| Похожие рефераты | Скачать .docx | Скачать .pdf |
Реферат: Особенности физических упражнений и методов физической реабилитации женщин при проведении восстановительного лечения в послеродовом периоде
Контрольная работа
По дисциплине: " Физическая реабилитация в акушерстве и гинекологии"
Тема: " Особенности физических упражнений и методов физической реабилитации женщин при проведении восстановительного лечения в послеродовом периоде"
План
1. Физиология послеродового периода
2. Методы и средства физической реабилитации в послеродовом периоде
2.1 ЛФК в послеродовом периоде
2.2 Массаж в послеродовом периоде
Список литературы
1. Физиология послеродового периода
физкультурный реабилитация упражнение массаж послеродовой
Послеродовым (пуэрперальным) периодом называют период, начинающийся после рождения последа и продолжающийся 6-8 недель. В течение этого времени происходит обратное развитие (инволюция) всех органов и систем, которые подверглись изменению в связи с беременностью и родами. Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовой период. Наиболее выраженные инволюционные изменения происходят в половых органах, особенно в матке. Темп инволюционных изменений максимально выражен в первые 8-12 суток. Ближайшие 2-4 часа после родоразрешения выделяют особо и обозначают как ранний послеродовой период. По истечении этого времени начинается поздний послеродовой период.
После рождения последа матка значительно уменьшается в размерах из-за резкого сокращения ее мускулатуры. Ее тело имеет почти шаровидную форму, сохраняет большую подвижность за счет понижения тонуса растянутого связочного аппарата. Шейка матки имеет вид тонкостенного мешка с широко зияющим наружным зевом с надорванными краями и свисающего во влагалище. Шеечный канал свободно пропускает в полость матки кисть руки. Вся внутренняя поверхность матки представляет собой обширную раневую поверхность с наиболее выраженными деструктивными изменениями в области плацентарной площадки. Просветы сосудов в области плацентарной площадки сжимаются при сокращении мускулатуры матки, в них образуются тромбы, что способствует остановке кровотечения после родов. В последующие дни инволюция матки происходит очень быстро. Каждые сутки высота стояния дна матки понижается в среднем на 2 см. Нужно учитывать, что темпы инволюции находятся в зависимости от паритета родов, степени ее растяжения во время беременности (крупный плод, многоводие, многоплодие), грудного вскармливания с первых часов послеродового периода, функции соседних органов. За счет сдавления кровеносных и лимфатических сосудов, часть из них облитерируется. Цитоплазма части мышечных клеток подвергается жировому перерождению, а затем жировой дистрофии. Обратное развитие происходит также в межмышечной соединительной ткани. Значительная часть сосудов облитерируется и превращается в соединительно-тканые тяжи.
Процесс заживления внутренней поверхности матки начинается с распада и отторжения обрывков губчатого слоя децидуальной оболочки, сгустков крови, тромбов. В течение первых 3-4 дней полость матки остается стерильной. Этому способствует фагоцитоз и внеклеточный протеолиз. Распадающиеся частицы децидуальной оболочки, сгустки крови и другие отторгающиеся тканевые элементы представляют собой лохии. Эпителизация внутренней поверхности матки происходит параллельно с отторжением децидуальной оболочки и заканчивается к 10 дню послеродового периода (кроме плацентарной площадки). Полностью эндометрий восстанавливается через 6-8 недель после родов. Обычный тонус связочного аппарата матки восстанавливается к концу 3 недели.
Инволюция шейки матки происходит медленнее. Раньше других отделов сокращается и формируется внутренний зев. Это связано с сокращением циркулярных мышечных волокон. Через 3 суток внутренний зев пропускает один палец. Формирование шеечного канала заканчивается к 10 дню. К этому времени полностью закрывается внутренний зев. Наружный зев смыкается к концу 3 недели и принимает щелевидную форму.
В яичниках в послеродовом периоде заканчивается регресс желтого тела и начинается созревание фолликулов. Вследствие выделения большого количества пролактина у кормящих женщин менструация отсутствует в течение нескольких месяцев или всего времени кормления грудью. У некормящих женщин менструация восстанавливается через 6-8 недель после родов. Первая менструация после родов, как правило, происходит на фоне ановуляторного цикла: фолликул растет, зреет, но овуляция не происходит, и желтое тело не образуется.
В эндометрии происходят процессы пролиферации. Вследствие атрезии фолликула и падения титра эстрогенных гормонов наступает отторжение слизистой оболочки матки - менструация. В дальнейшем овуляторные циклы восстанавливаются. У некоторых женщин овуляция и наступление беременности возможны в течение первых месяцев после родов, даже на фоне кормления грудью.
Функция молочных желез после родов достигает наивысшего развития. Во время беременности под действием эстрогенов формируются млечные протоки, под влиянием прогестерона происходит пролиферация железистой ткани. Под влиянием пролактина происходит усиленный приток крови к молочным железам и усиленная секреция молока, что ведет к нагрубанию молочных желез, наиболее выраженному на 3-4 сутки послеродового периода. Секреция молока происходит в результате сложных рефлекторных и гормональных воздействий и регулируется нервной системой и лактогенным (пролактин) гормоном аденогипофиза. Стимулирующее действие оказывают гормоны щитовидной железы и надпочечников, а также рефлекторное воздействие при акте сосания. В первые сутки послеродового периода молочные железы секретируют молозиво. Молозиво - густая желтоватая жидкость с щелочной реакцией. Она содержит молозивные тельца, лейкоциты, молочные шарики, эпителиальные клетки из железистых пузырьков и молочных протоков. Молозиво богаче зрелого грудного молока белками, жирами, минеральными веществами. Белки молозива по аминокислотному составу занимают промежуточное положение между белковыми фракциями грудного молока и сыворотки крови, что, очевидно, облегчает адаптацию организма новорожденного в период перехода от плацентарного питания к питанию грудным молоком. В молозиве больше, чем в зрелом грудном молоке, белка, связывающего железо (лактоферрина), который необходим для становления кроветворения новорожденного. В нем высоко содержание иммуноглобулинов, гормонов (особенно кортикостероидов), ферментов. Это очень важно, т.к. в первые дни жизни новорожденного функции ряда органов и систем еще незрелы и иммунитет находится в стадии становления. Переходное молоко, образующееся на 3-4 сутки, на 2-3 неделе приобретает постоянный состав и называется зрелым молоком.
Первые 2-4 часа после нормальных родов родильница находится в родильном зале. Врач-акушер внимательно следит за общим состоянием родильницы, ее пульсом, артериальным давлением, постоянно контролирует состояние матки: определяет ее консистенцию, высоту стояния дна, следит за степенью кровопотери. В раннем послеродовом периоде производит осмотр мягких родовых путей. Осматривают наружные половые органы и промежность, вход во влагалище и нижнюю треть влагалища. Осмотр шейки матки и верхних отделов влагалища производят с помощью зеркал. Все обнаруженные разрывы зашивают. При оценке кровопотери в родах учитывают количество крови, выделившейся в последовый и ранний послеродовый периоды. Средняя кровопотеря составляет 250 мл, а максимальная физиологическая - не более 0,5% от массы тела родильницы.
Спустя 2–4 часа родильницу на каталке перевозят в физиологическое послеродовое отделение. Процессы, происходящие в организме родильницы после неосложненных родов, являются физиологическими, поэтому ее следует считать здоровой женщиной. Необходимо учитывать ряд особенностей течения послеродового периода, связанных с лактацией, наличием раневой поверхности на месте плацентарной площадки, снижением защитных сил матери. Поэтому, наряду с врачебным наблюдением, для родильницы необходимо создать особый режим при строгом соблюдении правил асептики и антисептики. В послеродовом отделении необходимо строго соблюдать принцип цикличности заполнения палат. Этот принцип состоит в том, что в одну палату помещают родильниц, родивших в течение одних и тех же суток. Соблюдение цикличности облегчается наличием небольших палат (2-3 местных), а также правильностью их профилизации, т.е. выделением палат родильниц, которые по состоянию здоровья вынуждены задерживаться в родильном доме на более продолжительный срок, чем здоровые родильницы. При возможности следует отдавать предпочтение совместному пребыванию матери и ребенка. Такое пребывание значительно снизило частоту заболеваний родильниц в послеродовом периоде и частоту заболеваний детей. Мать активно участвует в уходе за новорожденным ребенком, что ограничивает контакт ребенка с персоналом акушерского отделения, создает благоприятные условия для заселения организма новорожденного микрофлорой матери, снижает возможность инфицировать новорожденного госпитальными штаммами условно-патогенных микроорганизмов. При таком режиме уже через 2 часа после родов новорожденный ребенок при удовлетворительном состоянии может быть приложен к груди матери. Первый туалет новорожденного и уход за ним в первые сутки осуществляет медицинская сестра отделения и мать. Медицинская сестра обучает последовательности обработки кожных покровов и слизистых оболочек ребенка (глаза, носовые ходы, подмывание), учит пользоваться стерильным материалом и дезинфицирующими средствами. Осмотр культи пуповины и пупочной ранки осуществляет врач-педиатр.
В настоящее время принято активное ведение послеродового периода, заключающееся в раннем (через 8-12 часов) вставании, которое способствует улучшению кровообращения, ускорению процессов инволюции в половой системе, нормализации функции мочевого пузыря и кишечника. Ежедневно за родильницами наблюдают врач-акушер и акушерка. Температуру тела измеряют два раза в сутки. Особое внимание уделяют характеру пульса, измеряют АД. Оценивают состояние молочных желез, их форму, состояние сосков, наличие ссадин и трещин (после кормления ребенка), наличие или отсутствие нагрубания. Определяют высоту стояния дна матки, ее поперечник, консистенцию, наличие болезненности. Высоту стояния дна матки измеряют в сантиметрах по отношению к лонному сочленению. В течение первых10 дней оно опускается в среднем на 2 см в сутки. Оценивают характер и количество лохий. Первые 3 дня лохии имеют кровяной характер за счет большого количества эритроцитов. С 4 дня и до конца первой недели лохии становятся серозно-сукровичными. В них содержится много лейкоцитов, имеются эпителиальные клетки и участки децидуальной оболочки. К 10 дню лохии становятся жидкими, светлыми, без примеси крови. Примерно к 5-6 неделе выделения из матки полностью прекращаются. Ежедневно осматривают внешние половые органы и промежность. Обращают внимание на наличие отека, гиперемии, инфильтрации.
Физиологический послеродовый период характеризуется хорошим общим состоянием женщины, нормальной температурой, частотой пульса и артериальным давлением, правильной инволюцией матки, нормальным количеством и качеством лохий, достаточной лактацией. В послеродовом периоде может быть задержка мочеиспускания (атония мочевого пузыря), стула, выделений из матки (лохиометра), замедленное обратное развитие матки (субинволюция), нагрубание молочных желез, трещины и ссадины сосков, инфекционные заболевания и осложнения. Для профилактики инфекционных осложнений не меньшее значение, чем наблюдение за клиническим течением и своевременная коррекция малейших отклонений от физиологического течения инволюционного процесса, имеет строгое соблюдение санитарно-эпидемиологических требований и правил личной гигиены. Палаты в послеродовом отделении должны быть просторными. На каждую койку положено не менее 7,5 кв.м площади. В палатах дважды в сутки проводят влажную уборку и проветривание, ультрафиолетовое облучение палат проводят 6 раз в сутки. После выписки родильниц палату тщательно убирают (мытье и дезинфицирование стен, пола и мебели). Кровати и клеенки также моют и дезинфицируют. После уборки стены облучают ртутно-кварцевыми лампами. Мягкий инвентарь (матрацы, подушки, одеяла) обрабатывают в дезинфекционной камере.
Соблюдение правил личной гигиены должно оградить родильницу и новорожденного от инфекции. Ежедневно родильницы принимают душ, им производят смену стерильных лифчиков, рубашек. Через 3 суток производят смену постельного белья. Не реже 4-5 раз в сутки родильница должна подмываться с мылом. При наличии швов на промежности производят их обработку раствором бриллиантовой зелени или перманганата калия 3 раза в сутки. Перед кормлением родильница должна обмыть молочные железы теплой водой с мылом, надеть на голову косынку, положить на колени пеленку, на которой находится новорожденный во время кормления. Совместное пребывание матери и ребенка, эксклюзивное (по требованию ребенка) вскармливание способствуют быстрой адаптации обоих в послеродовом периоде и ранней выписке из стационара. Выписку родильниц из стационара при несложном течении послеродового периода производят на 5-6 сутки.
2. Методы и средства физической реабилитации в послеродовом периоде
2.1 ЛФК в послеродовом периоде
С первого дня послеродового периода начинается процесс обратного развития органов и систем родильницы, которые подверглись изменениям во время беременности и родов. Вследствие растяжения связочного аппарата внутренних половых органов, расслабления брюшного пресса, тазового дна и влагалища отмечается большая подвижность матки и влагалища. После изгнания плода начинается инволюция матки - сокращается маточная мускулатура и восстанавливается эпителиальный покров слизистой оболочки. Эпителизация плацентарной площадки протекает значительно медленнее, чем остальной части внутренней поверхности матки. Слишком раннее вставание может отрицательно сказаться на процессе заживления ран и вызвать отделение свежих тромбов. Вследствие растянутости и разрыхления связочного аппарата может произойти опущение матки и стенок влагалища. С другой стороны, длительное лежание в постели будет способствовать замедлению кровотока, образованию тромбов в крупных сосудистых магистралях, атонии кишечника и запорам, задержке мочеиспускания и в целом оказывать неблагоприятное воздействие на инволюцию половых органов и общее состояние родильницы.
Вялость брюшных покровов, сниженный тонус мышц передней брюшной стенки приводят к отвисанию живота и изменению положения внутренних органов. Это обстоятельство приводит к изменению внутрибрюшного давления и увеличению нагрузки на органы малого таза и на тазовое дно.
Включение в режим дня родильницы гимнастических упражнений, усиливающих периферическое кровообращение и газообмен, улучшает общее состояние женщины, ускоряет процессы инволюции всего родового аппарата, интенсифицирует обменные процессы, повышает аппетит, сон.
Гимнастику в раннем послеродовом периоде впервые ввел в России в 1922 г. Н. М. Какушкин. В дальнейшем она разрабатывалась С. А. Ягуновым и Л. И. Старце-вой, М. А. Синицыной, Ф. Е. Кальницкой и др.
Использование физических упражнений в послеродовом периоде помогает решить ряд важных задач по восстановлению функционального состояния организма родильницы и повышения ее адаптации к предстоящим физическим нагрузкам после выписки из роддома.
Использование статических и динамических дыхательных упражнений приведет к восстановлению навыка полного дыхания с участием в нем диафрагмы и передней брюшной стенки. Диафрагмальное дыхание устраняет застой в брюшной полости, ускоряя венозное кровообращение, усиливает приток венозной крови к сердцу и в определенной мере укрепляет стенки брюшной полости.
Упражнения для брюшного пресса и тазового дна будут способствовать быстрому восстановлению растянутых мышц и фасций, клетчатки и кожи брюшной стенки и промежности, что в свою очередь приведет к восстановлению нормальных топографических взаимоотношений органов брюшной полости и малого таза. Выполнение физических упражнений с участием поперечной и внутренней косой мышц живота обеспечит более быстрое сокращение мышечных элементов матки, восстановление тонуса связочного и опорного аппарата и нормальное ее расположение. Кроме этого, выполнение физических нагрузок будет регулировать деятельность кишечника, опорожнять мочевой пузырь и уменьшать явления ишурии, устранять застои в тазовой области.
У занимающихся гимнастикой родильниц будет повышаться лактационная способность вследствие рефлекторного сокращения мышечного аппарата молочных желез.
При нормальном течении родов и раннего послеродового периода гимнастика должна назначаться на вторые сутки после родов.
Противопоказанием для применения физических упражнений служат лихорадочное состояние, слабость в связи с большими потерями крови и тяжелыми родами, нефропатия, эклампсия в родах, разрывы промежности III степени.
Швы на промежности после разрывов или перинеотомии не являются противопоказанием к занятиям гимнастикой. В этих случаях в течение 5 дней исключаются упражнения с разведением ног.
На 2-3-й день после родов в комплекс ЛФК включают упражнения, усиливающие периферическое кровообращение, диафрагмальное дыхание, уменьшающие застойные явления в брюшной полости и в полости таза, упражнения в расслаблении мышц, упражнения для мышц брюшного пресса (в основном для косых мышц). Дыхательные упражнения повторяют 3-4 раза, общеукрепляющие — 3-5 раз.
На 4-5-й день после родов при хорошей переносимости предыдущих занятий нагрузка постепенно возрастает в основном за счет введения новых упражнений для мышц брюшного пресса и тазового дна и увеличения числа повторений предыдущих упражнений. Добавляются исходные положения лежа на животе, коленно-кистевое положение.
На 6-7-й день вводятся упражнения в положении стоя, основная цель которых - выработка хорошей осанки, тренировка равновесия. На всех занятиях обращают внимание на ритмичное дыхание во время выполнения физических упражнений.
Комплекс упражнений № 1
И. п. - лежа на спине, руки вдоль туловища. На каждый счет сжимайте и разжимайте пальцы ног и рук. Сжимайте пальцы с усилием; разжав, разведите их и расслабьте. Повторите 8-10 раз. Дышите свободно.
И. п. - лежа на спине, левая нога согнута, стопа на постели, кисть правой руки к плечу. Скользя стопами по постели, одновременно меняйте положение ног и рук. Повторите 6-10 раз в среднем темпе. Дышите равномерно, свободно.
И. п. - лежа на спине, ноги согнуты в коленях и тазобедренных суставах под прямым углом (стопы поднимите). Делайте вращательные движения в коленных суставах вправо и влево по 10 раз в каждую сторону. Затем положите одну прямую ногу на постель (левую), а другой (правой) выполняйте вращательные движения в тазобедренном суставе вправо и влево по 10 раз в каждую сторону. Поменяйте положение ног (прямую правую положите на постель) и выполняйте такие же вращательные движения в тазобедренном суставе.
И. п. - лежа на спине, ноги согнуты, стопы на постели, пятки ближе к ягодицам, кисти рук к плечам. Выпрямите вверх ноги и руки, затем вернитесь в и. п. Повторите 6-8 раз в среднем темпе, не задерживая дыхания (рис. 1).
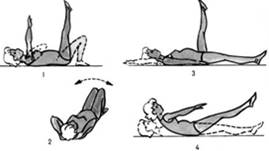
Рис. 1.
И. п. - лежа на спине, ноги согнуты, стопы расставлены как можно шире, ладони на затылке. Поворачивая правую ногу в тазобедренном суставе, делайте движение коленом внутрь к левой пятке (стремитесь коснуться правым коленом левой пятки). Туловище от постели старайтесь не отрывать. Вернитесь в и. п. и проделайте движение левым коленом к правой пятке. Темп выполнения медленный. Дышите свободно, равномерно. Повторите 5-7 раз каждой ногой.
И. п. - лежа на спине, ноги согнуты, стопы на постели, ладони на затылке. Плотно сомкните ноги и положите их справа на постель. Колени старайтесь не разъединять, стопы от постели не отрывать. Вернитесь в и. п. и проделайте то же в левую сторону. В медленном темпе повторите 5-7 раз в каждую сторону, дыхание не задерживайте (рис. 2).
И. п. - лежа на спине, ноги выпрямлены, руки вытянуты вверх. Поднимите прямую правую ногу (под прямым углом), а правой рукой выполните маховое движение вперед и положите ее на постель рядом с туловищем. Вернитесь в и. п. и выполните такие же движения левой ногой и рукой. Темп средний. Повторите 8-10 раз каждой рукой и ногой. Дышите свободно, равномерно (рис. 3).
И. п. - лежа на спине, руки вдоль туловища. Приподнимите обе ноги и, одновременно приподняв плечи, потянитесь руками к пальцам стоп. Вернитесь в и. п. Женщинам со слабыми мышцами живота это движение сначала покажется трудным, но с нарастанием тренированности все сложности исчезнут, и можно будет довести количество повторений до 20—25 раз в среднем темпе, без задержки дыхания (рис 4).
И. п. - лежа на спине. Выполняйте разнообразные движения в голеностопных и лучезапястных суставах (вращение, сгибание, разгибание, супинация, пронация, отведение, приведение). Каждое движение повторяется до 10 и более раз.
И. п. — лежа на спине, руки вдоль туловища. Выполняйте движения в тазобедренных суставах: "одна нога короче, другая длиннее". Одновременно движения в плечевых суставах: "одно плечо выше, другое ниже". В среднем темпе повторите 10-12 раз. Дыхание равномерное.
Прежде чем подняться с постели, хорошо проделать самомассаж (поглаживание) ног (стопа - голень - бедро), живота, грудной клетки (нижние отделы ребер), рук (кисть -предплечье - плечо) в положении лежа на спине.
Для продолжения физкультурных занятий понадобится деревянный (шариковый) двухрядный массажер и массажные сандалии. Движения с массажером лучше выполнять обнаженной, в массажных сандалиях на босую ногу или босиком.
И. п. - стоя, в обеих руках массажер. Переведите массажер за туловище. Слегка наклонитесь вперед, массажер растяните руками и положите на икроножные мышцы голени. Движением руками то вправо, то влево прокатывайте шарики массажера по телу, выпрямляйтесь, продвигая массажер еще и вверх. Затем такими же движениями (вправо, влево) продвигайте массажер по телу вниз, к икроножным мышцам. Повторите 5-10 раз. Дышите равномерно, свободно. Темп медленный.
И. п. - стоя, массажер за спиной. Правая рука вверху согнута в локте, кисть с ручкой массажера около правого плеча, левая рука с другой ручкой массажера вдоль туловища. Это упражнение надо выполнять во время ходьбы на месте (или в движении). При ходьбе меняется положение рук: правая выпрямляется, левая сгибается (массажер протягивается по мышцам спины), одновременно массажер продвигается вверх и вниз по спине. Проделав это движение 5-10 раз в среднем темпе, остановитесь и поменяйте положение рук: левую руку согните и кисть с ручкой массажера переведите к плечу, а правую опустите (правая кисть держит другую ручку массажера). То же повторите 5—10 раз. Постепенно увеличивайте давление массажера на массируемую поверхность.
И. п. - стоя, массажер впереди. Промассируйте переднюю поверхность бедер и живот.
Походите по комнате (или на месте) 20-25 шагов на носках, 20-25 шагов на пятках, затем, наступая сразу на всю ступню (особенно хорошо, если на ногах массажные сандалии), - 20-25 шагов.
Наступила очередь водных процедур. Лучшая из них - холодный кратко временный (3-5 с) душ или обливание. Вода обладает высокой теплоемкостью, поэтому из всех закаливающих факторов она является самым мощным. Холодные умывания, обтирания, обертывания, обливания, ванны, полоскания горла прекрасно развивают механизмы иммунитета и терморегуляции, стимулируют обмен веществ, образование защитных гормонов гипофиза и надпочечников, делают красивыми кожу и мышцы. Эти процедуры нормализуют артериальное давление и аппетит, даруя чувство свежести и легкости тела и хорошее настроение.
После холодного душа (обливания) промокнитесь мягким, хорошо впитывающим воду полотенцем. Не растирайтесь! Растирание снижает закаливающий фрактор. Чувства холода, возникающего в процессе закаливания, здоровым людям можно не бояться.
Тем женщинам, для которых первый комплекс утренних физкультурных занятий оказался слишком простым, в следующий раз мы предложим другой, более сложный комплекс упражнений после пробуждения.
Комплекс упражнений № 2
Ходьба на месте с высоким подниманием коленей и энергичными взмахами руками. Дыхание свободное, равномерное, темп средний. 50-60 с.
И. п. - стоя, прямые руки вперед, ладони внутрь. Поднимите согнутую в колене левую ногу, встаньте на носок правой ноги, руками сделайте мах вниз-назад. Опустите левую ногу в и. п., руки через стороны поднимите вверх - потянитесь, опустите руки в и. п. Повторите все сначала, поднимая правое колено. Дыхание не задерживайте. В среднем темпе повторите упражнение 14-16 раз.
И. п. - стоя, ноги на ширине плеч, руки опущены. Максимально наклонитесь вниз, отводя руки назад (большие пальцы повернуты внутрь). Выпрямитесь, руки движением вниз переведите вперед, смотрите на кисти рук, тянитесь вперед. Колени не сгибайте. Дыхание не задерживайте. В медленном темпе повторите 8-10 раз (рис.2).

Рис. 2
И. п. - стоя на коленях, руки вдоль туловища. Наклонитесь назад и вернитесь в и. п. Во время выполнения упражнения таз, туловище, плечи и голова - на одной прямой. Дышите равномерно, свободно. Темп выполнения медленный. Повторите 7-8 раз (рис.2).
И. п. - то же. Сядьте на пятки, руки поднимите в стороны. Опустите левую руку вниз и положите ладонь под правую лопатку. Правую руку поднимите вверх и положите ладонь между лопатками. Вернитесь в и. п., руки в стороны. Повторите упражнение, меняя положение рук (вверх то правую, то левую). Движения выполняйте медленно и плавно, дышите свободно. Повторите упражнение 8-10 раз.
И. п. - сидя на полу, колени согнуты, упор руками о пол сзади. Положите колени на пол влево (колени не разъединяйте). Вернитесь в и. п. и проделайте то же вправо. Вернитесь в и. п., выпрямите ноги и поднимите их вверх, а затем медленно опустите на пол и согните в коленях. Это упражнение предназначено для укрепления мышц тазового дна и живота, способствует уменьшению жировой ткани в области бедер и живота. Не задерживая дыхания, в медленном темпе повторите упражнение 15-16 раз.
И. п. - стоя на четвереньках. Сгибая руки, наклоните туловище до касания грудью пола. Подбородок поднят, смотрите перед собой. Выпрямляя руки, вернитесь в и. п. Повторите упражнение 10-12 раз в среднем темпе, дыхание спокойное (рис.3).
И. п. - то же. Поднимите правое колено вперед-вверх, согните туловище (спина дугой), наклоните голову вниз до касания лбом правого колена. Выпрямляя правую ногу, отведите ее назад (колено не сгибайте, стопа вытянута), поднимите голову, прогнитесь в грудном и поясничном отделах позвоночника. Вернитесь в и. п. То же выполните левой ногой. Повторите 14-16 раз в медленном темпе, дыхание свободное.
И. п. - стоя на коленях с широко расставленными ногами, руки на поясе. Не наклоняя туловище вперед, сядьте на пол между стопами. Встаньте на колени, спина прямая. В медленном темпе повторите 12-14 раз (рис.4). Поднимитесь в о. с. и немного походите на месте (20-25 с).
И. п. - стоя, руки на поясе. Подпрыгивайте на месте на правой ноге: 4 раза с согнутой в колене левой ногой, 4 раза - прямая левая нога в сторону; смените ногу и, подпрыгивая на левой ноге, выполните такие же движения правой ногой (4 раза - согнута, 4 раза - прямая в сторону). Поочередно меняйте ноги. Прыгайте легко, свободно, дышите равномерно. Продолжительность 1 -1,5 мин. Заканчивайте занятия спокойной ходьбой.
Этот комплекс физических упражнений предназначен главным образом для мышц спины, живота, поясницы и ног. Выполнение этих упражнений приводит в движение все крупные суставы. Тело становится не только стройным, но и гибким и подвижным.
Комплекс упражнений № 3
Начинаем с ходьбы на месте (30 - 40 с).
1. Встаньте на расстоянии шага от спинки стула. И. п. — стоя на левой ноге, правая вытянута вперед, носок опирается на спинку стула, руки на поясе. Наклоняйте туловище вперед и скользите руками по правой ноге вперед. Вернитесь в и. п. Наклоняйте туловище вперед и, слегка повернувшись влево, скользите руками по левой ноге вниз (рис. 1). Проделав к каждой ноге по 5 -7 наклонов, поменяете положение ног и повторите еще 5-7 раз. Темп выполнения движений медленный. Дыхание свободное, равномерное.
Теперь положите стул (или табурет) набок на пол и выполняйте следующее упражнение.
2. И. п. - стоя на левой ноге спиной к стулу на расстоянии шага от него, правая нога отведена назад, пальцы стопы лежат на стуле, руки вдоль туловища. Поднимите прямые руки вперед-вверх и, отводя их назад, хорошо прогнитесь. Голову держите прямо (не запрокидывайте назад). Выпрямите туловище, руки через стороны опустите вниз (рис. 3). Проделайте движения 5-7 раз и поменяйте положение ног. Дыхание не задерживайте. Выполняйте упражнение в среднем темпе.

Рис. 3
3. И. п. - то же, руки на поясе. Плавно отведите локти назад (руки на поясе), прогнитесь. Также плавно переведите локти вперед, согните спину, голову опустите. Проделайте 8-10 раз, поменяйте положение ног, проделайте упражнение еще 8-10 раз. Дыхание не задерживайте.
4. И. п. - стоя, пятки соединены, а носки разведены в стороны не более чем на 45°, руки вдоль туловища. Приседайте, отрывая пятки от пола, руками выполняйте махи вперед. Проделав 15-20 приседаний, переходите на ходьбу (15-20 с). Повторите приседания с переходом на ходьбу. Дышите равномерно. Выполняйте движения в среднем темпе.
5. И. п. - стоя, ноги на ширине плеч, ступни параллельно, прямые руки вперед. Выполняйте пружинистые полуприседания с махами руками вниз-назад, вниз-вперед. Туловище держите прямо, смотрите перед собой. Темп выполнения упражнения средний, дыхание равномерное. Повторите 25-30 раз.
6. И. п. - то же, руки в стороны. Выполняйте наклоны туловища вперед, поочередно касаясь руками то левого, то правого носка ноги. После каждого наклона возвращайтесь в и. п. Дыхание не задерживайте, темп средний. Повторите 12-14 раз.
7. И. п. - то же. Туловище полусогните, руки свободно опустите вниз, голову наклоните вперед, постарайтесь хорошо расслабить мышцы верхней части туловища и рук. Через 3-5 с выпрямитесь, отведите плечи назад - прогнитесь. Дышите равномерно. Выполняйте упражнение плавно, в медленном темпе. Повторите 5-7 раз.
8. И. п. - стоя лицом к сиденью стула, ноги вместе, руки вдоль туловища. Максимально наклонитесь вперед и поставьте ладони на сиденье стула (руки прямые), поднимитесь на носки. Оттолкнитесь руками и вернитесь в и. п. (рис.3). Выполните 4-6 раз в медленном темпе без задержки дыхания.
9. И. п. - стоя, ноги шире плеч, руки в стороны. Наклонитесь вперед и поочередно с поворотом туловища направо и налево касайтесь рукой носка разноименной ноги. Проделав в среднем темпе 10-12 движений, выпрямитесь, опустите руки и постарайтесь расслабить мышцы плечевого пояса. Повторите упражнение 3-4 раза. Дышите равномерно, свободно.
10. И. п. - то же. Поочередно наклоняйте туловище то вправо, то влево с маховыми движениями рук: при наклоне вправо левая рука над головой, правая за спиной, при наклоне влево поменяйте положение рук (рис. 4). Темп средний. Дыхание равномерное. 10-12 раз.
11. И. п. - стоя, ноги на ширине плеч, ступни параллельно, руки вдоль туловища. С поворотом туловища направо поднимите руки в стороны (ступни от пола не отрывать). Вернитесь в и. п., руки опустите. Проделайте то же с поворотом туловища налево. Повторите 10-12 раз в каждую сторону. Темп средний. Дыхание равномерное.
12. И. п. - стоя, ноги вместе, ступни сомкнуты, руки вдоль туловища. Выполняйте наклоны туловища вправо и влево. При наклоне вправо правая рука скользит вниз, левая к подмышке; при наклоне влево - левая рука вниз, правая к подмышке. Повторите 10-12 раз в каждую сторону. Голову держите прямо, дыхание не задерживайте.
Ежедневные занятия постепенно укрепят скелетную мускулатуру, способствуя общему физическому развитию организма.
После выписки из родильного дома женщина должна продолжать занятия гимнастикой по этому комплексу в домашних условиях под наблюдением врача женской консультации в течение 6-8 нед. После этого при хорошем состоянии можно перейти к занятиям гимнастикой по радио. После установления регулярного менструального цикла и прекращения кормления ребенка женщина может возобновить занятия спортом, соблюдая последовательность и постепенность наращивания нагрузки и после определения реакции организма.
2.2 Массаж в послеродовом периоде
По мнению как западных, так и отечественных специалистов, приступать к послеродовому восстановительному массажу можно не ранее, чем через 2—3 недели после родов.
Под влиянием массажа повышается эластичность мышечных волокон, их сократительная функция. Массаж способствует повышению работоспособности мышц, при этом ускоряется восстановление после усиленной физической нагрузки. Даже при кратковременном массаже (в течение 3 — 5 минут) лучше восстанавливается функция утомленных мышц, чем во время отдыха в течение 20 — 30 минут. В послеродовой период массаж может способствовать восстановлению тонуса мышц передней брюшной стенки, а также расслаблению других групп мышц, снятию чувства усталости, очень знакомого молодой маме.
Массаж оказывает существенное влияние на суставы. Под действием массажа улучшается кровоснабжение сустава, укрепляется сумочно-связочный аппарат сустава. Этот эффект в послеродовом периоде имеет особое значение для суставов позвоночного столба. У женщины после родов суставы и мышцы позвоночника подвергаются повышенной нагрузке, что является причиной возникновения болей в спине. Массаж поможет вам справиться с этой проблемой.
Существенно и воздействие массажа на подкожножировой слой. Не секрет, что с проблемой лишнего веса сталкивается достаточно много молодых мам. Массаж действует на жировую ткань опосредованно, через общее воздействие на обмен веществ. Повышая обменные процессы в организме, усиливая выделение жира из жировых депо (мест, где жир накапливается), массаж способствует "сгоранию" жиров, находящихся в избыточном количестве в жировой ткани.
Массаж оказывает многообразное физиологическое воздействие на кожу: она очищается от отторгающихся роговых чешуек эпидермиса, а вместе с ними — от посторонних частиц (пыль и др.) попавших в поры кожи, и микробов, обычно находящихся на поверхности кожи; улучшается секреторная функция потовых и сальных желез и очищаются их выводные отверстия от секрета; активируется лимфо- и кровообращение кожи, устраняется влияние венозного застоя, усиливается кровоснабжение кожи и, следовательно, улучшается ее питание; повышается кожно-мышечный тонус.
Благодаря массажу кожа становится более эластичной, упругой, гладкой, повышается ее сопротивляемость к механическим и температурным воздействиям. После родов это особенно актуально для области живота, бедер, ягодиц, так как кожа в этих местах подвергалась наибольшему растяжению во время беременности.
Нервная система первая воспринимает действие массажа, т.к. в коже находится огромное количество нервных окончаний. Изменяя силу, характер, продолжительность массажа, можно снижать или повышать нервную возбудимость. После родов массаж преследует целью успокоить и расслабить женщину.
При нежном медленном поглаживании снижается возбудимость массируемых тканей, и это оказывает успокаивающее воздействие на нервную систему; при энергичном и быстром поглаживании повышается раздражительность массируемых тканей.
Массаж оказывает разнообразное влияние на обменные процессы. Под влиянием массажа усиливается мочеотделение. В крови увеличивается количество гемоглобина, эритроцитов и лейкоцитов. Массаж не вызывает в мышцах увеличения количества молочной кислоты, накопление которой во время физических нагрузок ведет к появлению утомления и усталости. Этим объясняется его благотворное воздействие на утомленные мышцы.
Благоприятные эффекты массажа окажутся небесполезными для любой женщины после родов. Однако особенно полезен он будет в следующих случаях:
при болях в спине;
при тревоге, депрессии;
при избыточном весе.
В случае подобных проблем, перед тем как обратиться к массажисту, сначала необходимо проконсультироваться с терапевтом, акушером-гинекологом, а при болях в спине — непременно с невропатологом.
Противопоказания.
Для массажа существуют некоторые противопоказания:
Острые лихорадочные состояния (высокая температура).
Кровотечения и предрасположенность к ним.
Болезни крови.
Гнойные процессы.
Различные заболевания кожи, ногтей, волос.
Любые острые воспаления кровеносных и лимфатических сосудов, тромбозы, выраженное варикозное расширение вен.
Аллергические заболевания с кожными высыпаниями.
Заболевания органов брюшной полости с предрасположенностью к кровотечениям.
Психические заболевания с чрезмерным возбуждением.
Серьезные заболевания сердца, легких, других внутренних органов.
Острые респираторные заболевания (ОРЗ).
Нарушения работы кишечника (тошнота, рвота, жидкий стул).
Как правило, при проведении процедуры массажисты используют различные кремы и масла или лечебные мази. Они нужны для лучшего скольжения. Выбор этих средств зависит от предпочтений данного специалиста.
По статистике, 95% массажистов применяют масло для массажа, 5% для скольжения используют тальк, детскую присыпку или вовсе не используют средств для усиления скольжения.
Для массажа широко применяется минеральное масло ("Джонсон Бэби" и т.п.). Обычно его очищают, ароматизируют и добавляют в него витамин Е. Оно довольно жидкое, образует на теле скользкую пленку, поэтому надо осторожно дозировать количество масла: при длительном применении оно вызывает сухость кожи. Его преимущество заключается только в его относительной дешевизне, т.к. оно производится из продуктов нефтепереработки.
Также широко применяется для массажа оливковое масло. Оно имеет большую плотность, чем минеральное масло, хорошо впитывается. При массаже с оливковым маслом тело хорошо разогревается. Масло имеет очень слабый запах.
В последнее время в продаже стали появляться и другие масла, применяемые для массажа, например миндальное, авокадо, персиковое, масло из виноградных косточек. Эти масла достаточно дорогие. Перед использованием их обычно пробуют на коже предплечья, чтобы своевременно увидеть возможную аллергическую реакцию. При болях в спине массажист может использовать мази, обладающие обезболивающим эффектом (ВИПРОСАЛ,бальзам БЕНГЕЙ).
Теплый воздух, приглушенный свет, приятная спокойная музыка помогают усилить лечебный эффект массажа.
В среднем курс массажа составляет 10—15 сеансов. Первые один-два сеанса длятся 30 — 45 минут, последующие — 45 — 60 минут.
Об эффективности массажа можно говорить спустя несколько сеансов. У женщины улучшается общее самочувствие, настроение, кожа становится гладкой, а мышцы — более упругими. При болях в спине болевые ощущения должны уменьшиться после 2— 3 сеансов массажа. Если после процедуры боли усилились, следующий сеанс следует отложить, а перед ним проконсультироваться с доктором.
Надо отметить, что массаж для похудения проводят длительными курсами (минимум 15 сеансов) и сочетают с физическими упражнениями, то есть о похудении в результате массажа можно говорить только после 10 — 12-й процедуры.
В послеродовом массаже основное внимание уделяется зоне живота.
При проведении массажа живота женщина должна лежать на спине, ноги слегка согнуты в коленных суставах, руки свободно лежат вдоль тела. Массаж живота осуществляется не ранее чем через 1,5 часа после приема пищи. Кишечник и мочевой пузырь женщины должны быть свободны.
Во время массажа живота осуществляется воздействие на мышцы, кишечный тракт, матку. Круговое движение по часовой стрелке обусловлено ходом кишечного тракта. Такие круговые движения помогают улучшить перистальтику кишечника.
Затем проводят поглаживания косых мышц живота от нижних ребер к тазовым костям. Следующий этап — поглаживание прямой мышцы живота. Легкое поглаживание прямых мышц тыльными и ладонными поверхностями ладоней в обоих направлениях снимет напряжение в этой зоне.
После сеанса массажа пациентке предлагается принять наиболее комфортное положение, ее укрывают теплой простыней или большим полотенцем. Желательно, чтобы она отдохнула 15 — 20 минут.
Завершая разговор о массаже, хочется отметить, что эта процедура дарит нам не только здоровье, но и нечто большее — радость физического и духовного комфорта, внутренней свободы.
Субъективные ощущения во время, а также после массажа при правильном выборе массажных приемов и методике их применения, а также дозировки выражаются в появлении ощущения приятного тепла во всем теле, улучшении самочувствия и повышении общего тонуса. При неправильном применении массажа могут возникнуть общая слабость, чувство разбитости и другие отрицательные общие и местные реакции.
Приемы массажа.
Любой массаж начинается с ПОГЛАЖИВАНИЯ. Оно может быть разных типов: прямолинейное, зигзагообразное, волнообразное, продольное, поперечное, поверхностное и более глубокое. Главная его задача — максимально успокоить и расслабить тело. Движения мягкие и ритмичные — это улучшает опорожнение лимфатических сосудов и успокаивает нервную систему, способствует местному повышению температуры массируемой области, очищает кожу от ороговевших чешуек и остатков выделений потовых и сальных желез, усиливает обменные процессы в коже и повышает ее тонус. Мышцы расслабляются и уменьшаются отеки тканей.
РАСТИРАНИЕ используется при массаже суставов, сухожилий, связочного аппарата, помогает добиться растяжения рубцов и спаек. При растирании кожу массируют, смещая ее с подлежащими тканями. Такое глубокое воздействие способствует ликвидации отеков, усилению местного кровоснабжения и лимфооттока, что улучшает питание тканей, способствует снятию болевых ощущений.
РАЗМИНАНИЕ является одним из основных приемов массажа. Оно глубоко воздействует на всю мышечную систему, повышает ее сократительную способность, увеличивает подвижность связочного аппарата. По воздействию на мышцы разминание можно сравнить с пассивной гимнастикой. Оно способствует усилению крово- и лимфообращения, что улучшает питание тканей, усиливает обмен веществ, помогает выведению из тканей продуктов обмена, в значительной мере улучшает или полностью снимает мышечное утомление.
Есть еще одна группа приемов — ударные: ПОКОЛАЧИВАНИЕ, ПОХЛОПЫВАНИЕ, РУБЛЕНИЕ, ПИЛЕНИЕ. Эта группа приемов широко используется в лечебном массаже, так как они усиливают возбудимость нервной системы, приток артериальной крови к массируемому участку, рефлекторно воздействуя на гладкую мускулатуру внутренних органов.
ВИБРАЦИОННЫМИ ПРИЕМАМИ, как правило, завершается сеанс массажа. В зависимости от интенсивности и длительности, вибрации действуют на нервную систему возбуждающе или успокаивающе. Они способствуют усилению, а иногда и восстановлению угасших рефлексов, оказывают обезболивающее действие, влияют на секреторную функцию половых желез, печень, желудок, кишечник. Вибрационный массаж снимает утомление, ускоряет восстановительные процессы в тканях.
Список литературы
1. Персианинова Л.С. "Справочник по акушерству и гинекологии" / Л.С. Персианинова, И.В. Ильина // М., "Медицина", 1980.
2. Айламазяна Э. К. Акушерство: национальное руководство. / Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой // М. - "ГЕОТАР-Медиа". – 2009.
3. В.А. Епифанова "Лечебная физическая культура. Справочник", М., "Медицина", 1998.
4. Большая энциклопедия массажа. – М.: ООО "Издательство Астрель", 2002.
5. В.П. Пичуев "Чтобы быть здоровой", М., "Знание", 1985.
6. Дубровский, В.И. Лечебная физическая культура / В.И. Дубровский. – М.: ВЛАДОС, 1999.
7. Епифанова, В.А. Лечебная физкультура и врачебный контроль/ В.А. Епифанова, Г.Л. Апанасенко // Учебник. – М.: "Медицина", 1990.
Похожие рефераты:
Акушерство. Методические рекомендации кафедры
Взаимосвязь нарушения осанки в следствии плоскостопия
Массаж при заболеваниях сердечнососудистой системы
Мама, папа, я - здоровая семья
Массаж при патологии дыхательной системы
Практическое гомеопатическое лекарствоведение
Методика проведения занятий по художественной гимнастике
Лечебная физическая культура при переломах кисти
Анализ методики и техники логопедического массажа, используемого при коррекции дизартрии
Работа по физическому развитию в дошкольном учреждении
Развитие координационных способностей у детей с детским церебральным параличом
Психологическая подготовка к рукопашному бою
Методика проведения занятий степ-аэробикой с женщинами среднего возраста