| Скачать .docx | Скачать .pdf |
Реферат: Атопический дерматит у детей
Атопический дерматит у детей
Атопический дерматит (атопическая экзема, синдром атопической экземы/дерматита) (МКБ-10: L20) - хроническое воспалительное заболевание кожи, сопровождающееся зудом, которое в типичных случаях начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте и приводит к физической и эмоциональной дизадапта-ции пациента и членов его семьи. Атопический дерматит в детском и взрослом возрасте представляется единой болезнью, несмотря на то, что в дальнейшем, возможно, будут выделены генетические подтипы, имеющие различные варианты экспрессии.
Атопический дерматит в большинстве случаев развивается у лиц с наследственной предрасположенностью и часто сочетается с другими аллергическими заболеваниями, такими как бронхиальная астма, аллергический ринит, пищевая аллергия, а также с рецидивирующими кожными инфекциями.
Эпидемиология
Распространенность заболевания возросла за последние три десятилетия и составляет в развитых странах, по мнению разных авторов, 10-15% у детей в возрасте до 5 лет и 15-20% у школьников. Причины увеличения заболеваемости неизвестны. С другой стороны, в некоторых сельскохозяйственных регионах Китая, Восточной Европы и Африки заболеваемость остается на прежнем уровне.
Установлено, что атопический дерматит развивается у 81% детей, если больны оба родителя, у 59% - если болен только один из родителей, а другой имеет аллергическую патологию дыхательных путей, и у 56% - если болен только один из родителей.
Профилактика
Первичная профилактика. Назначение ги-поаллергенной диеты (исключение из рациона питания коровьего молока, яиц или других потенциально аллергенных продуктов) беременным из группы риска по рождению ребенка с аллергической патологией не снижает риска развития атопических заболеваний у ребенка, более того, назначение подобной диеты может негативно сказаться на нутритивном статусе как беременной, так и плода**.
Соблюдение гипоаллергенной диеты женщиной из группы риска по рождению ребенка с аллергическими заболеваниями в период грудного вскармливания может снизить риск развития атопического дерматита у ребенка*. Не существует достоверных доказательств, что исключительно грудное вскармливание, ограничение контакта с аэроаллергенами и/или раннее введение прикорма оказывают влияние на риск развития атопического дерматита*, однако исключительно грудное вскармливание на протяжении первых 3 месяцев жизни может отсрочить развитие атопического дерматита у предрасположенных детей в среднем на 4,5 года0 .
Прием матерью во время беременности и лактации, а также обогащение рациона ребенка 1-го полугодия жизни Lactobacillus sp. снижает риск раннего развития атопических болезней у предрасположенных детей*.
При невозможности исключительно грудного вскармливания в первые месяцы жизни у предрасположенных детей рекомендуют использование гипоаллергенных смесей, частичных или полных гидролизатов, хотя убедительных данных об эффективности их профилактического влияния в настоящее время нет.
Вторичная профилактика. Соблюдение гипоаллергенной диеты во время лактации матерью ребенка, страдающего атопическим дерматитом, может уменьшить тяжесть течения заболевания*.
* Уровни достоверности см. в статье «Бронхиальная астма у детей» («МГ» № 53 от 20.07.07).
Данные, касающиеся влияния элиминаци-онныхмероприятий(использованиеспециаль-ных постельных принадлежностей и чехлов для матрасов, вакуумных пылесосов для уборки, акарицидов) на течение атопического дерматита, противоречивы, однако в двух исследованиях подтверждено значительное уменьшение тяжести симптомов атопического дерматита у детей с сенсибилизацией к клещам домашней пыли при снижении концентрации клещей в окружающей среде.
Классификация
Общепринятой классификации атопического дерматита нет. В меморандуме Европейской ассоциации аллергологов и клинических иммунологов (EAACI) - «Пересмотренная номенклатура аллергических болезней» (2001) - для обозначения кожных реакций гиперчувствительности, сопровождающихся экземой, предложен термин «синдром атопической экземы/дерматита» как наиболее точно отвечающий представлениям о патогенезе этого заболевания.
Синдром атопической экземы/дерматита может быть:
· аллергическим (ассоциированным или не ассоциированным с IgE);
· неаллергическим.
Диагностика
Диагностика атопического дерматита основывается преимущественно на клинических данных. Объективных диагностических тестов, позволяющих подтвердить диагноз, в настоящее время не существует. Обследование включает тщательный сбор анамнеза,
оценку распространенности и тяжести кожного процесса, оценку степени психологической и социальной дизадаптации и влияния заболевания на семью пациента.
Диагностические критерии. Впервые диагностические критерии атопического дерматита были разработаны в 1980 г. (Hanifin, Rajka). Согласно этим критериям, для диагностики атопического дерматита необходимо наличие как минимум 3 из 4 основных критериев и 3 из 23 дополнительных. В дальнейшем диагностические критерии неоднократно пересматривались. В 2003 г. Американской академией дерматологии на согласительной конференции по атопическому дерматиту у детей были предложены следующие критерии.
Основные (должны присутствовать):
-зуд;
- экзема (острая, подострая, хроническая): с типичными морфологическими элементами и локализацией, характерной для определенного возраста (лицо, шея и разгибательные поверхности у детей 1 -го года жизни и старшего возраста; сгибательные поверхности, пах и подмышечные области - для всех возрастных групп); с хроническим или рецидивирующимтечением.
Второстепенные (наблюдаются в большинстве случаев):
- дебют в раннем возрасте;
- наличие атопии: отягощенный семейный анамнез по атопии или наличие атопических болезней у пациента;
- наличие специфических IgE-AT;
- ксероз.
Добавочные (помогают заподозрить атопический дерматит, но являются неспецифическими и не могут быть использованы для установления диагноза в научных или эпидемиологических исследованиях):
- атипичный сосудистый ответ (в том числе бледность лица, белый дермографизм);
- фолликулярный кератоз, усиление кожного рисунка ладоней, ихтиоз;
- изменения со стороны глаз, периорбитальной области;
- другие очаговые изменения (в том числепериоральный, периаурикулярный дерматит);
- лихенификация, пруриго.
Клиника
Клинические проявления АД зависят от возраста ребенка.
У детей первого года жизни выделяют два типа течения заболевания.
1. Себорейный тип
характеризуется наличием чешуек на волосистой части головы,
которые появляются уже в первые недели жизни, либо болезнь протекает как дерматит
в области кожных складок. В дальнейшем возможна трансформация в эритродермию.
2.Нумулярный тип
возникает в возрасте 2-6 месяцев и характеризуется появлением
пятнистых элементов с корочками; характерная локализация - щёки, ягодицы и/или конечности. Также часто трансформируется в эритродермию.
Дошкольный возраст: у 50% детей, страдающих детской экземой, кожные проявления нивелируются к 2 годам жизни. У оставшейся половины характерная локализация процесса - кожные складки.
Школьный возраст: характерная локализация - кожные складки. Отдельная форма атопического дерматита в этом возрасте -ювенильныйладонно-подошвенный дерматоз, при котором кожный патологический процесс локализуется на ладонях и подошвах. Для этой формы атопического дерматита характерна сезонность: обострение симптомов в холодное время года и ремиссия в летние месяцы.
При наличии дерматита подошв необходимо помнить, чтодерматофитииудетей наблюдают очень редко. Атопический дерматит с локализацией в области ягодиц и внутренней поверхности бедер обычно появляется в 4-6 лет и сохраняется в подростковом возрасте.
Для оценки тяжести клинических симптомов в настоящее время наиболее широко используют шкалы SCORAD (Scoring Atopic Dermatitis), EASY (Eczema Area and Severity Index), SASSAD (SixAreaSixSignAtopic Dermatitis Severity Score). В нашей стране широкое распространение получила шкала SCORAD, которая учитывает распространенность кожного
процесса (А), интенсивность клинических проявлений (В) и субъективных симптомов (С).
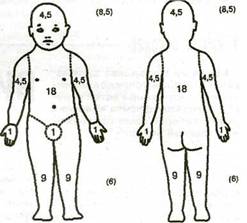
A. Распространенность кожного процесса - площадь пораженной кожи (%), которую рассчитываютпоправилу«девятки»(рис. 1,вскобках указана площадь поверхности для детей до 2 лет). Для оценки также можно использовать правило «ладони» (площадь ладонной поверхности кисти принимают равной 1 % всей поверхности кожи).
B. Для определения интенсивности клинических проявлений подсчитывают выражен
ность 6 признаков (эритема, отек/папулы, корки/мокнутие, экскориации, лихенификация,сухость кожи). Каждый признак оценивают от 0 до 3 баллов (0 - отсутствует, 1 - слабо выражен, 2 - выражен умеренно, 3 - выражен резко;дробные значения не допускаются). Оценку симптомов проводят на участке кожи, где они максимально выражены. Общая сумма баллов может быть от 0 (кожные поражения отсутствуют) до 18 (максимальная интенсивность всехбсимптомов). Один итотже участок пораженной кожи можно использовать для оценки выраженности любого количества симптомов.
C. Субъективные симптомы - зуд кожных покровов и нарушения сна - оценивают у детей старше 7 лет. Пациенту или его родителям
предлагается указать точку в пределах 10-сантиметровой линейки, соответствующую, по их мнению, степени выраженности зуда и нару
шений сна, усредненную за последние 3 суток. Сумма баллов субъективных симптомов может колебаться от 0 до 20.
Общую оценку рассчитывают по формуле: А/5 + 7В/2 + С. Общая сумма баллов по шкале SCORAD может составлять от 0 (клинические проявления поражения кожи отсутствуют) до 103 (максимально выраженные проявления атопического дерматита).
Лабораторные и инструментальные исследования
Определение концентрации общего IgEв сыворотке крови (тест не является диагностическим).
Кожные тесты с аллергенами (прик-тест, скарификационные кожные пробы, внутрикож-ные пробы) выявляют lgE-опосредованные аллергические реакции, их проводят при отсутствии острых проявлений атопического дерматита у больного. Прием антигистамин-ных препаратов и трициклических антидепрессантов снижает чувствительность кожных рецепторов и может привести к получению ложноотрицательных результатов, поэтому эти препараты необходимо отменить за 72 ч и 5 суток соответственно до предполагаемого срока исследования.
Назначение элиминационной диеты и провокационный тест с пищевыми аллергенами обычно проводят для выявления пищевой аллергии, особенно к злаковым и коровьему молоку.
 Определение аллергенспецифических IgE-AT
в сыворотке крови (радио-аллергосор-бентныйтест, ИФА и др.) предпочтительно для пациентов:
Определение аллергенспецифических IgE-AT
в сыворотке крови (радио-аллергосор-бентныйтест, ИФА и др.) предпочтительно для пациентов:
-с ихтиозом, распространенными кожными проявлениями;
-принимающих антигистаминные препараты или трициклические антидепрессанты;
-с сомнительными результатами кожныхтестов или при отсутствии корреляции клинических проявлений и результатов кожных тестов;
-с высоким риском развития анафилактических реакций на определенный аллерген при проведении кожного тестирования.
Радиоаллергосорбентный тест - альтернативный метод выявления аэроаллергенов, но в подавляющем большинстве случаев пищевой аллергии кожные тесты являются более достоверными.
Дифференциальная диагностика
Атопический дерматит необходимо дифференцировать с чесоткой, себорейным дерматитом, аллергическим контактным дерматитом, ихтиозом, псориазом, иммунодефицит-ными состояниями (синдром Вискотта - Олдрича, синдром гипериммуноглобулинемии Е).
Показания к консультации других специалистов
Аллерголог: для установления диагноза, проведения аллергологического обследования, назначения элиминационной диеты, установления причинно-значимых аллергенов, подбора и коррекции терапии, диагностики сопутствующих аллергических заболеваний, обучения пациента.
Дерматолог: для установления диагноза, проведения дифференциальной диагностики с другими кожными заболеваниями, подбора и коррекции местной терапии, обучения пациента. Консультация дерматолога и аллерголога также необходима в случае плохого ответа на лечение местными глюкокортикоидами (МГК) или антигистаминными препаратами, наличия осложнений, тяжелого или персисти-рующего течения заболевания: длительное или частое применение сильных МГК, обширное поражение кожи (20% площади тела или 10% с вовлечением кожи век, кистей рук, промежности), наличие у пациента рецидивирующих инфекций, эритродермии или распространенных эксфолиативных очагов.
Диетолог: для составления и коррекции индивидуального рациона питания.
Гастроэнтеролог: для диагностики и лечения сопутствующей патологии ЖКТ.
ЛОР-врач: для выявления и санации очагов хронической инфекции.
Психоневролог: при выраженном зуде, поведенческих нарушениях.
Медицинский психолог: для проведения психотерапевтического лечения, обучения технике релаксации, снятия стресса и модификации поведения.
Лечение
В настоящее время для лечения атопического дерматита рекомендовано эпизодическое применение МГК в комбинации со смягчающими средствами для быстрого купирования симптомов заболевания. В любом периоде заболевания, в том числе и в период ремиссии, применяют смягчающие и увлажняющие средства. Препараты выбора для купирования симптомов обострения и поддерживающей терапии - местные иммуномодуляторы.
Цели лечения. Полное излечение пациента невозможно. Необходимо:
- уменьшение выраженности симптомов болезни;
- обеспечение длительного контроля над заболеванием путем предотвращения или снижения тяжести обострений;
- изменение естественного течения заболевания.
Показания к госпитализации: обострение атопического дерматита, сопровождающееся нарушением общего состояния; распространенный кожный процесс, сопровождающийся вторичным инфицированием; рецидивирующие кожные инфекции; неэффективность стандартной противовоспалительной терапии.
Немедикаментозное лечение.
Режимные мероприятия должны быть направлены на исключение или сведение к минимуму воздействия факторов, которые могут спровоцировать обострение заболевания:
- микробное обсеменение и инфекции;
- стрессы;
- нарушение гидролипидного слоя эпидермиса (ксероз);
- неблагоприятные факторы окружающей среды, в том числе поллютанты, контактные,ингаляционные и пищевые аллергены;
- химические раздражители (в том числе мыло);
- чрезмерное потоотделение;
- контактные раздражители (в том числе шерсть).
Диета. Менее чем у 10% детей с атопическим дерматитом сопутствующая пищевая аллергия или пищевая непереносимость является провоцирующим фактором0 , поэтому элиминационные диеты оказывают благоприятное влияние на течение заболевания лишь у небольшой группы детей с атопическим дерматитом0 . Рацион питания подбирают каждому пациенту индивидуально на основании данных анамнеза и результатов аллергологи-ческого обследования. «Вечных» диет для детей не существует. Исключение из рациона куриных яиц снижает тяжесть течения атопи-ческого дерматита у детей первых лет жизни, имеющих положительную lgE-сенсибилиза-цию к куриному яйцу, однако достоверных доказательств эффективности исключения из рациона других продуктов не существует*. Такие пищевые добавки, какрыбийжир, масло огуречника аптечного, масло примулы вечерней, традиционно используют для лечения и профилактики атопического дерматита, однако достоверных данных об их терапевтической эффективности нет*. Препараты цинка, пири-доксин, витамин Е, мультивитаминные комплексы также традиционно применяют в комплексной терапии атопического дерматита, но доказательств их влияния на снижение тяжести заболевания не получено.
Фототерапию (УФ-облучение) применяют у пациентов с распространенными кожными проявлениями, устойчивыми к стандартной терапии.
Использование комбинации широкого спектра УФА/УФВ предпочтительнее, чем только широкого спектра УФВ.
Лечение высокими дозами УФА (длина волны 340-400 нм) по сравнению с терапией ГК значительно лучше снижает тяжесть проявлений атопического дерматита, в то же время монотерапия УФА и монотерапия ГК эффективнее, чем УФА/УФВ-терапия.
PUVA-терапия (прием псоралена в сочетании с УФА-фототерапией) эффективна для лечения тяжелых форм атопического дерматита у детей старше 12 лет.
Биорезонансная терапия. Рандомизированных контролируемых исследований эффективности этого метода воздействия не проводили.
Психотерапия. Для лечения атопического дерматита наиболее предпочтительны групповое психотерапевтическое воздействие, обучение техникам релаксации, снятия стресса и модификации поведения.
Лекарственная терапия
Местная терапия. Увлажняющие и смягчающие средства входят в стандартную терапию атопического дерматита, обладают ГК-сберегающим эффектом и используются для достижения и поддержания контроля над симптомами заболевания*. К этой группе ЛС относят индифферентные кремы, мази, лосьоны, масляные ванны, а также ванны с добавлением различных смягчающих и увлажняющих кожу компонентов.
В связи с тем, что у пациентов с атопическим дерматитом нарушена барьерная функция кожи, необходимо проведение вспомогательной базисной терапии, заключающейся в регулярном нанесении средств для увлажнения кожи. Смягчающие средства поддерживают кожу в увлажненном состоянии и могут уменьшать зуд. Их следует наносить регулярно, не менее 2 раз в день, в том числе после каждого мытья или купания, даже в те периоды, когда симптомы заболевания отсутствуют.
Мази и кремы более эффективно восстанавливают поврежденный гидролипидный слой эпидермиса, чем лосьоны. Максимальная продолжительность их действия составляет 6 ч, поэтому аппликации увлажняющих средств должны быть частыми0 . Каждые 3-4 недели необходима смена увлажняющих средств для предотвращения явлений тахи-филаксии.
Местные глюкокортикоиды (МГК) - препараты первой линии для лечения атопического дерматита*. В настоящее время нет точных данных относительно оптимальной частоты аппликаций, продолжительности лечения, количеств и концентрации используемых МГК для лечения атопического дерматита0 .
Не существует четких доказательств преимущества нанесения МГК 2 раза в сутки по сравнению с однократным нанесением. Исходя из этого положения, в качестве первого этапа терапии оправдано назначение однократных аппликаций МГК для всех пациентов с атопическим дерматитом0 .
Назначениекоротких курсов (доЗдней) сильнодействующих МГК у детей столь же эффективно, каки длительное применение (до7дней) слабых МГКА. Положение, что применение разведенных МГК снижает частоту появления побочных эффектов при сохранении противовоспалительной активности препарата, не подтверждается данными рандомизированных контролируемых исследований.
При достижении контроля над симптомами заболевания МГК можно применять интермит-тирующим курсом (обычно 2 раза в неделю) в сочетании с увлажняющими средствами для поддержания ремиссии заболевания, но лишь в том случае, если длительная терапия МГК оправдана волнообразным течением заболевания*. Применение местных комбинированных препаратов ГК и антибиотиков не имеет преимуществ перед МГК*.
Возможные местные побочные эффекты терапии МГК(стрии, атрофия кожи,телеангио-эктазии) ограничивают возможность длительного применения этой группы препаратов*. Проблема развития тахифилаксии при применении МГК не изучена0 . Подавление гипотала-мо-гипофизарной системы на фоне терапии МГК связано с чрескожной абсорбцией гормона и возможно у пациентов с тяжелым течением заболевания и в возрасте младше 2 лет.
МГК в зависимости от способности вызывать спазм сосудов кожи, степень которого коррелирует с их противовоспалительным эффектом, а также от концентрации действующего вещества и лекарственной формы препарата принято делить на классы активности (в Европе выделяют I- IV классы, в США - I-VII), объединенные в 4 группы (см. табл.):
Классификация МГК по степени активности
| Класс (степень активности) | Международное непатентованное наименование |
| IV (очень сильные) III (сильные) II (средней силы) I ( |
Клобетазол (клобетазола пропионат) 0,05% крем, мазь (I класс США) Флутиказон (флутиказона пропионат) 0,005% мазь (III класс США) Бетаметазон (бетаметазона дипропионат) 0,05% мазь, крем Алклометазон (алклометазона дипропионат) 0,05% мазь, крем (V класс США) Флутиказон (флутиказона пропионат) 0,05% крем (IV класс США) Гидрокортизон (гидрокортизона бутират) 0,1% мазь, крем (V класс США) Мометазон (мометазона фуроат) 0,1% мазь, крем, лосьон (IV класс США) Триамцинолон (триамцинолона ацетонид) 0,1% мазь (IV класс США) Метилпреднизолона ацепонат 0,1% жирная мазь, мазь, крем, эмульсия Гидрокортизон (гидрокортизона гидрохлорид) 1%, 2,5% крем, мазь (VII класс США) Преднизолон |
- - очень сильные (класс IV в Европе, класс I в США);
- - сильные (класс III в Европе, класс II и III в США);
- - средние (класс II в Европе, класс IV и V в США);
- - слабые (класс I в Европе, класс VI и VII в США).
Ниже в тексте применена Европейская классификация активности МГК. Общие рекомендации по использованию МГК у детей следующие.
При тяжелых обострениях и локализации патологических кожных очагов на туловище и конечностях лечение начинают с МГК III класса, для обработки кожи лица возможно использование МГК II класса в разведении.
Для рутинного применения при локализации поражений на туловище и конечностях рекомендуются МГК I или II классов, на лице -I класса. Не следует применять МГК IV класса у детей до 14 лет.
Топические ингибиторы кальциневрина (местные иммуномодуляторы) включают такро-лимус и пимекролимус (1 % крем). Пимекроли-мус - нестероидный препарат, клеточно-се-лективный ингибитор воспалительных цито-кинов. Подавляет синтез воспалительных ци-токинов Т-лимфоцитами и тучными клетками (интерлейкины 2, 4, 10, гамма-интерферон) путем угнетения транскрипции генов провос-палительных цитокинов. Подавляет высвобождение медиаторов воспаления тучными клетками, что приводит к предотвращению зуда, покраснения и отека. Обеспечивает длительный контроль над заболеванием при применении в начале периода обострения. Доказана эффективность пимекролимуса при ато-пическом дерматите*. Доказано, что применение пимекролимуса безопасно, эффективно уменьшает тяжесть симптомов атопического дерматита у детей с легким и среднетяжелым течением заболевания*; препарат предотвращает прогрессирование заболевания, снижает частоту и тяжесть обострений, уменьшает потребность в применении МГК. Пимекроли-мусу свойственна низкая системная абсорбция; не вызывает атрофии кожи*. Может применяться пациентам с 3 месяцев на всех уча-сткахтела, включая лицо, шею и кожные складки, без ограничения по площади применения.
Учитывая механизм действия, нельзя исключить возможность местной иммуносупрес-сии, однако у пациентов, применяющих пимекролимус, риск развития вторичных кожных инфекций ниже, чем у пациентов, получающих МГК. Пациентам, использующим топические ингибиторы кальциневрина, рекомендуют ми-нимизироватьэкспозицию естественного солнечного света и искусственных источников облучения, а в солнечные дни использовать солнцезащитные средства после нанесения препарата на кожу.
Препараты дегтя эффективны для лечения атопического дерматита и в некоторых случаях могут служить альтернативой МГК и ингибиторам кальциневрина. Однако их косметический эффект ограничивает широкое применение. Следует помнить о теоретическом риске канцерогенного эффекта дериватов дегтя, что основано на исследованиях профессиональных заболеваний у лиц, работающих с компонентами дегтя.
Местные антибиотики эффективны у пациентов с подтвержденной бактериальной инфекцией кожи*.
Антисептики широко применяют в комплексной терапии атопического дерматита0 , однако доказательств их эффективности, под-твержденныхрандомизированными контролируемыми исследованиями, нет.
Системная терапия
Антигистаминные препараты, стабилизаторы тучных клеток. Доказательства эффективности антигистаминных препаратов (с седативным действием и без такового) для лечения атопического дерматита недостаточны*. Антигистаминные препараты с седативным действием можно рекомендовать пациентам при значительном нарушении сна, вызванном зудом, сопутствующих аллергической крапивнице или риноконъюнктиви-те. Эффективность антигистаминных препаратов, не обладающих седативным действием, для лечения атопического дерматита не доказана*. Таким образом, оснований для рутинного применения антигистаминных препаратов при атопическом дерматите нет. Эффективность при атопическом дерматите ке-тотифена и пероральных форм кромоглицие-вой кислоты в рандомизированных контролируемых исследованиях не доказана.
Антибактериальная терапия. Кожа пациентов с атопическим дерматитом в очагах патологического процесса и вне таковых часто колонизирована Staphylococcus aureus*. Местное и системное применение антибактериальных препаратов временно снижает степень колонизации Staphylococcus aureus. При отсутствии клинических симптомов инфицирования системное применение антибактериальных препаратов оказывает минимальный эффект на течение атопического дерматита. Системное назначение антибиотиков может быть оправданным у пациентов с подтвержденной бактериальной инфекцией кожи*. Длительное применение антибиотиков для других целей (например, для лечения устойчивых к стандартной терапии форм заболевания) не рекомендуется.
Системная иммуномодулирующая терапия. Применяют в качестве «третьей линии терапии» в случаях тяжелого течения атопического дерматита, рефрактерного к стандартной терапии местными средствами.
1.Циклоспорин
эффективен для лечения тяжелых форм атопического дерматита, но его токсичность, наличие большого количества побочных эффектов ограничивают применение препарата*. Короткие курсы циклоспорина обладают значительно меньшим кумулятивным эффектом по сравнению с длительной терапией (прием препарата втечение 1 года)с
.
Начальная доза циклоспорина-2,5 мг/кг/день,разделяется на 2 приема в сутки и принимается перорально. С целью снижения вероятности побочных эффектов суточная доза не должна превышать 5 мг/кг/сут.
2.Азатиоприн. Существуют ограниченные доказательства эффективности препарата при лечении тяжелых форм атопического дерматита у подростков, применение данного ЛС ограничивает его высокая токсичность0 .
3.Системные ГК.
Короткие курсы лечения преднизолоном (перорально) илитриамцинолоном (внутримышечно) используют для купирования тяжелых обострений атопического дерматита. Однако побочные эффекты, возможность усиления симптомов заболевания после отмены препарата, кратковременность эффекта ограничивают применение этого метода лечения у подростков, тем более у детей младшего возраста. Системное применение ГК не может быть рекомендовано для рутинного использования. Рандомизированных контролируемых исследований, подтверждающих эффективность этого метода лечения,
нет, несмотря на его длительное применение.
4.Левамизол, известный своим иммуно-модулирующим действием, применяют для лечения атопического дерматита в некоторых странах, однако доказательства эффективности препарата в современной литературе ограничены.
Аллергенспецифическая иммунотерапия. При атопическом дерматите этот метод лечения не применяют, однако он может быть эффективен при сопутствующей БА, аллергическом риноконъюнктивите. Альтернативные методы лечения Нет никаких данных рандомизированных контролируемых исследований, подтверждающих эффективность гомеопатии.
Обучение пациента
Пациент должен знать:
-правила ухода за кожей;
-правила использования увлажняющих средств, МГК и других местных препаратов;
-ограничивать контакт с неблагоприятными факторами внешней среды.
Общие рекомендации для больного атопическим дерматитом
1. Максимально ограничивать контакт с факторами внешней среды, вызывающими обострение заболевания.
2.Коротко стричь ногти.
3.В период обострения спать в хлопчатобумажных носках и перчатках.
4.Использовать мыло и моющие средства с увлажняющим эффектом. Водные процедуры должны быть кратковременными (5-10 мин), в теплой (не горячей) воде.
5.Носить просторную одежду из чистого хлопка.
6.Новую одежду стирать перед ношением.
7.Для стирки использовать жидкие, а не порошковые моющие средства.
8.При стирке одежды и постельных принадлежностей использовать минимальное коли
чество кондиционера для белья, после чего белье необходимо дополнительно прополоскать.
9.В жаркую погоду пользоваться кондиционером для воздуха.
10.Свести к минимуму контакт с аллергенами, вызывающими обострение заболевания, а также с раздражающими веществами.
11.В солнечную погоду пользоваться солнцезащитными кремами, не вызывающими контактного раздражения кожи.
12.После плавания в бассейне необходимо принимать душ и наносить крем или мазь с жировой основой.
13.Полностью выполнять назначения лечащего врача.
Пациентам не следует
1.Использовать спиртосодержащие средства гигиены.
2.Использовать средства с антимикробными компонентами без рекомендации лечащего врача.
3.Носить грубую и тяжелую одежду.
4.Загорать.
5.Участвовать в спортивных состязаниях,так как это вызывает интенсивное потоотделение и сопровождается тесным контактом кожи с одеждой.
6.Слишком часто принимать водные процедуры.
7.Во время мытья интенсивно тереть кожу и использовать для мытья приспособления более жесткие, чем мочалка из махровой ткани.
Прогноз
Первые симптомы обычно появляются в раннем возрасте, в 50% случаев диагноз устанавливают к 1-му году жизни. Атопический дерматит имеет волнообразное рецидивирующее течение: у 60% детей симптомы со временем полностью исчезают, у остальных сохраняются или рецидивируют в течение всей жизни.
Предположительно дети, заболевшие атопическим дерматитом на 1 -м году жизни, имеют лучший прогноз заболевания. Тем не менее в целом, чем раньше дебют и чем тяжелее протекает заболевание, тем выше шанс его персистирующего течения, особенно в случаях сочетания с другой аллергической патологией. Доказано наличие патофизиологической связи между тяжелым атопическим дерматитом, БА и аллергическим ринитом.
Атопический дерматит оказывает существенное влияние на качество жизни детей. По степени негативного влияния он превосходит псориаз и сравним с таким серьезным состоянием, как дебют сахарного диабета.
Александр БАРАНОВ,
директор Научного центра здоровья детей
РАМН, академик РАМН.
Лейла НАМАЗОВА, профессор.
Людмила ОГОРОДОВА, член-корреспондент РАМН.
Ирина СИДОРЕНКО,
главный аллерголог-иммунолог
Департамента здравоохранения Москвы,
доцент.
Москва.