| Скачать .docx | Скачать .pdf |
Реферат: Реабилитация после инсульта 2
ПЛАН.
1. Введение………………………………………………………..стр 3
2. Медицинская реабилитация………………………………...стр 6
3. Физическая реабилитация
-Кинезиотерапия……………………………………….…...стр 9
-Лечебный массаж…………………………………….……стр 11
-Вибростимуляция…………………………………….……стр 11
-Лечение положением………………………………….…..стр 12
-Дыхательная гимнастика…………………………….…..стр 13
4. Психологическая и социальная реабилитация…………...стр 13
5. Медико-социальная реабилитация…………………….…...стр 15
6. Список литературы…………………………………...………стр 17
Введение.
Инсульт (от лат. insulto - скачу, впрыгиваю), "мозговой удар" — представляет собой группу заболеваний, обусловленных острой сосудистой патологией мозга, характеризующихся внезапным исчезновением или нарушением мозговых функций, длящихся более 24 часов или приводящих к смерти.
При развитии инсульта самыми дорогими являются первые минуты и часы заболевания, именно в это время медицинская помощь может быть наиболее эффективной
Одними из наиболее важных проблем современной неврологии являются диагностика и лечение мозговых инсультов, что обусловлено их широкой распространенностью и высоким уровнем смертности. Около 80% выживших после перенесенного мозгового инсульта становятся инвалидами, часть из них нуждается в постоянном уходе родственников трудоспособного возраста, поэтому проблема эта не только медицинская, но и социально-экономическая. Достижение необходимого уровня самообслуживания больного, его социальная, психологическая и двигательная адаптация в постинсультном периоде, восстановление трудоспособности – цели нейрореабилитации.
В процессе нейрореабилитации больных, перенесших инсульт, необходимо учитывать ряд особенностей, в частности:
1. Наличие соматических, в первую очередь кардиологических заболеваний, декомпенсация которых привела к развитию ОНМК.
2. Возможное нарушение речевого общения с пациентом из-за наличия афатических или дизартрических расстройств (в том числе и понимания обращенной речи).
3. Возможные нарушения когнитивных функций (иногда до уровня деменции), снижающие мотивацию пациента к занятиям.
4. Сочетание ряда выраженных неврологических синдромов, значительно затрудняющих процесс восстановительного лечения (гемипарез и нарушение чувствительности, атактический синдром и др.).
5. Наличие депрессии у больного. Вероятность полного восстановления здоровья после перенесенного инсульта является низкой. Даже при полном регрессе неврологического дефекта, пациент в большинстве случаев должен изменить образ жизни с особым вниманием на факторы риска развития повторного инсульта (контроль АД, постоянный прием гипотензивных препаратов, пожизненная антиагрегантная терапия).
Основные принципы нейрореабилитации больных, перенесших инсульт являются:
- раннее начало реабилитационных мероприятий;
- систематичность и длительность, т.е этапная реабилитация;
- комплексность, мультидисциплинарность, адекватность реабилитационных мероприятий;
- активное участие в реабилитации самого больного, его близких и родственников.
Восстановление нарушенных неврологических функций в процессе нейрореабилитации в первую очередь зависит от сроков ее начала. Уровень истинного восстановления , когда нарушенная функция возвращается к исходному состоянию, возможен лишь в том случае, когда нет полной гибели нервных образований, а патологический очаг состоит в основном из инактивированных элементов (вследствие отека, гипоксии, изменение проводимости нервных импульсов и т.д.). таким образом, нейрореабилитация в остром периоде инсульта является необходимым и патогенетически обоснованным процессом.
Уровень компенсации нарушенных функций. Основным механизмом компенсации функций является функциональная перестройка, вовлечение в поврежденную систему новых структур. В основном, это первые 6 мес после перенесенного инсульта – ранний восстановительный период.
Уровень реадаптации, приспособления к дефекту. Примером реадаптации к имеющемуся неврологическому дефекту являются изменение темпа ходьбы при синдроме центрального гемипареза, использование различных приспособлений в виде тростей, ходунков, кресел-каталок, ортезов и т.д.
Таким образом, принцип преемственности в нейрореабилитации у постинсультных больных должен реализовываться в нескольких этапах восстановительного лечения:
1. Нейрореабилитация в инсультном отделении (острый период).
2. Восстановление и лечение в центре (отделении) нейрореабилитации – ранний восстановительный период.
3. Санаторный-амбулаторный этап нейрореабилитации (ранний и поздний восстановительный периоды заболевания).
Полноценное лечение не может быть проведено одним специалистом . Комплексный подход в нейрореабилитации постинсультных больных осуществляется мультидисциплинарной реабилитационной бригадой, состоящей из следующих специалистов: невролога, терапевта (кардиолога), нейрореабилиатолога (невролог, врач ЛФК), афазеолога – логопеда, инструктора ЛФК, массажиста, психотерапевта, психолога.
В идеальном варианте восстановление двигательных нарушений у больных, перенесших инсульт, состоит из комплекса различных методов нейрореабилитации, включающих в себя кинезиотерапию, массаж, физиолечение, ИРТ, нейропсихологическую, психотерапевтическую выды коррекции, медикаментозное лечение.
Перед началом процесса реабилитации больному должна быть проведена оценка степени имеющихся нарушений , установлен уровень потенциальных реабилитационных возможностей (реабилитационный потенциал), определены цели и задачи восстановительного лечения.
Медицинская реабилитация .
Для диагностики инсульта первостепенную важность имеют симптомы нарушения или выпадения мозговых функций, нередко независимо от того, обнаруживаются или нет признаки инсульта при проведении компьютерной томографии.
Инсульт – крайне тяжелое и опасное заболевание, поражающее сосуды головного мозга. Оно нередко заканчивается параличом и летальным исходом. Если у больного случился инсульт, ему немедленно требуется квалифицированная медицинская помощь! Экстренные меры особенно актуальны в первые 3-8 часов после случившегося инсульта. По истечении этого времени вернуть больного к полноценной жизни уже практически невозможно.
Каждому пациенту с инсультом должна проводится реабилитация (1 уровень), наибольшее значение имеет проведение ранней реабилитации. Более чем 40% пациентов нуждаются в активной реабилитации, которая должна начаться рано, как только состояние пациента становится клинически стабильным (1 уровень).
Интенсивность реабилитационной программы зависит от состояния пациента и степени утраты двигательных функций.
Особенности реабилитации в зависимости от периода заболевания представлены в табл. 1
Таблица 1
Клиническая и патофизиологическая характеристика периодов реабилитации
( по С.Н. Давиденкову и Н.В.Коновалову).
| Период | Клинические данные | Патофизиологическая оценка | Акценты в нейрореабилитации |
| 1 острейший | Угнетение сознания Выраженная дисавтономия (нестабильность АД, Т, ЧСС, патологическое дыхание, гиперметаболизм, гиперкатаболизм) | Процесс острого повреждения мозга, эндотоксикоз, разрушение ассоциативных связей | Пассивные движения для профилактики иммобилизационного синдрома |
| 2 подострый | Стабилизация уровня сознания и вегетативных функций | Завершение формирования необратимо поврежденных зон (локализация повреждения) | Позиционная активизация (повороты, подъемы головного конца и т.д.), массаж. Антиконтрактурный массаж и шинирование. Формирование сна и бодрствования |
| 3 ранний восстановительный | Появление активных движений, устойчивый контакт с внешним миром | Формирование новых ассоциативных связей, направленных на функциональную компенсацию утраченных зон | Максимальная познавательная нагрузка (общение), Максимальная стимуляция активных движений больного |
| 4 формирование окончательного дефицита | Достижение максимально возможного уровня самообслуживания | Завершение новой функциональной организации корково-подкоркового аппарата управления двигательными, когнитивными, вегетативными функциями | Полный объем всех методик нейрореабилитационной команды: Эрготерапевт Кинезотерапевт Психотерапевт Логопед Социальный работник Невролог |
Интенсивная терапия инсульта
Цель интенсивной терапии инсульта как одного из проявлений острой церебральной недостаточности в том, чтобы сохранить функциональное состояние центральной нервной системы, обеспечивающее автономное полноценное существование пациента как социального, а не биологического (вегетативный статус) объекта.
Конкретные задачи интенсивной терапии инсульта определяются его характером и топикой, но в общем могут быть сформулированы следующим образом:
· Создание церебрального метаболического покоя до момента наступления устойчивой компенсации неврологического дефицита.
· Обеспечение постоянного уровня церебрального перфузионного давления в пределах сохранения ауторегуляции (60-140 мм рт. ст.) при достаточном уровне сатурации (не ниже 91%).
· Протезирование витальных функций (дыхания, кровообращения), необходимое для восстановления вегетативной автономности.
Структура интенсивной терапии инсульта определяется задачами и может быть представлена в виде нескольких блоков, которые определяют построение лечебно-тактического алгоритма инсульта
.
Рис.1 Структура лечебного протокола мозгового инсульта
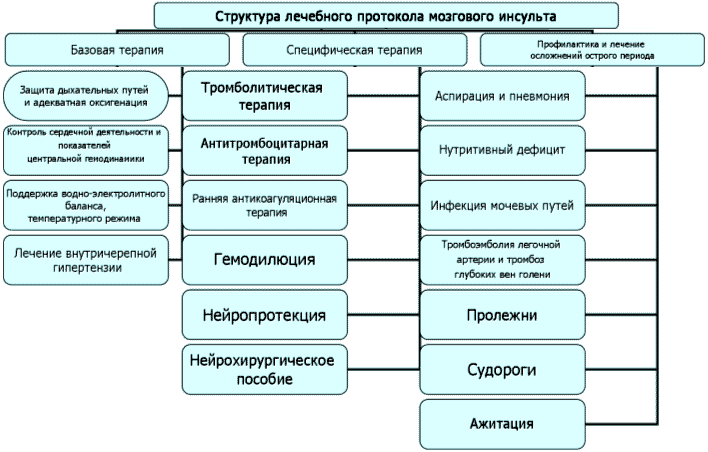
В процессе нейрореабилитации большинство больных, перенесших инсульт, нуждаются в постоянном кардиологическом наблюдении.
Физическая реабилитация.
Восстановление двигательных функций у больных, перенесших инсульт.
Целью реабилитации больных, перенесших инсульт, является максимально полное восстановление утраченных во время поражения ЦНС функций и приспособление пациента к имеющемуся дефекту.
В 75% случаев после перенесенного инсульта у пациентов сохраняется стойкий неврологический дефицит. При составлении реабилитационной программы восстановления двигательных функций для больных, перенесших инсульт, необходимо учитывать следующие моменты:
1. Общая выраженность имеющихся нарушений и возможный уровень самообслуживания больного.
2. Степень выраженности неврологических нарушений.
3. наличие и выраженность интеллектуально-мнестических расстройств.
4. Соматическая и, в первую очередь, кардиологическая патология.
КИНЕЗИОТЕРАПИЯ.
Кинезиотерапия - это лечение движением (пациент многократно повторяет одни и те же движения и доводит их до совершенства), тем самым воздействует на систему мышц, связок, суставов. Все системы организма связаны с мышцами в виде мышечных рефлексов. Метод построен на способности мышц организма реагировать на малейшие изменения настроения человека и его мысли. Наше тело играет интегрирующую роль во всех интеллектуальных процессах, начиная с самого раннего детства и до глубокой старости. Именно телесные ощущения «подкармливают» мозг информацией, идущей от окружающей среды, формируя, таким образом, понимание мира и создают основу для развития интеллектуальных возможностей.
С комплекса пассивных упражнений начинается восстановительная гимнастика после инсульта. Эти упражнения рассчитаны на больного, прикованного к постели. Сам он не может двигаться, но, тем не менее, как уже неоднократно говорилось выше, его организм нуждается в движении. Поэтому первые упражнения выполняются не столько самим больным, сколько человеком, который за ним ухаживает.
- Парализованную руку нужно сгибать и разгибать, отводить в сторону и совершать ею вращательные движения. Такие упражнения проводятся ежедневно, продолжительность их составляет от десяти минут до получаса. При этом в течение одного "сеанса" необходимо делать два-три небольших перерыва: мышцы, которые "забыли", как нужно работать, должны получить несколько минут отдыха.
- Взять больного, лежащего на спине, за обе щиколотки и попеременно сгибать и разгибать его ноги. Упражнение напоминает всем известный "велосипед", но ступни больного не должны отрываться от кровати.
А вот какие упражнения может выполнять сам больной в тот период, когда он еще вынужден сохранять исключительно горизонтальное положение.
- Перемещать взгляд вверх-вниз и из стороны в сторону. Вращать глазами. Проделать все это сначала с открытыми, а потом с закрытыми глазами. Упражнение выполняется в среднем темпе, каждое из движений нужно повторить по десять раз. По завершении упражнений глаза закрыть, слегка погладить пальцами веки. Затем открыть глаза и несколько раз энергично моргнуть.
- Энергично сжимать и разжимать веки. Упражнение также выполняется в среднем темпе, движение нужно повторить десять-пятнадцать раз.
- Больной смотрит на некую точку, расположенную прямо перед ним. Не отводя от нее взгляда, поворачивает голову вправо, затем влево. Нужно выполнить пять-шесть поворотов в каждую сторону.
После того, как больному будет разрешено садиться в постели, программа упражнений усложнится. Теперь (не забывая о прежних, уже освоенных упражнениях) нужно выполнять набор упражнений в зависимости от различных групп тяжести заболевания. Для групповых занятий набор упражнений составляется врачом ЛФК.
Индивидуальный метод кинезиотерапии направлен на максиамальное восстановление имеющегося дефекта и состоит из нескольких этапов:
-Подготовительного: с проведением ручного массажа, вибромассажа, медикаментозных блокад
-Собственно-восстановительного лечебного комплекса, направленного на расширение двигательных навыков, имеющего для больного решающее значение в бытовом и профессиональном плане.
Основные этапы расширения двигательного режима.
- острый период – лечение положением, пассивные и активные движения, дыхательная гимнастика, упражнения на улучшение способности произвольного и дозированного напряжения и расслабления мышц, упражнения на сохранение и увеличение объема движений в суставах, на нормализацию и улучшение координационных возможностей;
- ранний восстановительный период – упражнения на увеличение мышечной силы, на снижение и нормализацию повышенного мышечного тонуса, на нормализацию и устранение атактических нарушений, в том числе функции равновесия, восстановление мышечно-суставного чувства, восстановление важнейших двигательных навыков и их автоматизацию (стояния, ходьбы, бытового самообслуживания);
- поздний восстановительный и резидуальный периды – кинезиотерапия направлена, главным образом, на компенсацию нарушенных функций, основанную на включение сохранных звеньев и функциональной их перестройке.
Двигательный режим и его изменения должны назначаться лечащим врачом строго индивидуально, с учетом состояния больного и динамики заболевания. С целью профилактики застойных явлений и других осложнений, а также для подготовки к переходу в положение сидя, начинают поворачивать больного с боку на бок на 2-5 день от начала заболевания.
Мероприятия по восстановлению нарушенных функций необходимо начинать как можно раньше, но лишь после стабилизации жизненно важных функций (в первую очередь гемодинамических показателей) и неврологического статуса.
Наряду с восстановлением движений в задачи кинезиотерапии входит обучение навыкам самообслуживания, специальным гимнастическим приемам на расслабление и преодоление мышечной спастичности, борьба с синкинезиями.
Лечебный массаж.
Это метод механического воздействия на поверхностные ткани тела пациента, производимого руками массажиста в виде определенных приемов, с целью нормализации функций организма (улучшения кровообращения, лимфообращения и окислительно-восстановительных процессов в мышцах, суставах и окружающих их тканях). Повышается возбудимость, сократимость и эластичность нервно-мышечного аппарата. Массаж при отсутствии противопоказаний назначают в те же сроки после инсульта, что и лечение положением: при неосложненном ишемическом инсульте на 2-4 день болезни, при кровоизлиянии в мозг – на 6-8 день. Массаж проводят в положении больного лежа на спине или на здоровом боку, начиная с 10 мин и постепенно увеличивая продолжительность процедуры до 20 мин. Лечебный массаж при постинсульной гемиплегии должен быть избирательным. При проведении массажа на мышцах, в которых тонус повышен, применяется лишь непрерывное плоскостное и обхватывающее поглаживание как наиболее щадящий прием, который не меняет мышечный тонус. При массаже мышц-антагонистов используются приемы поглаживания (плоскостное глубокое, щипцеобразное и обхватывающее прерывистое), несильное поперечное, продольное и спиралевидное растирание, легкое неглубокое продольное, поперечное и щипцеобразное разминание. При массаже верхней конечности большое внимание уделяется большой грудной мышце, в которой обычно тонус повышен (применяют лишь поглаживание в медленном темпе) и дельтовидной мышце, в которой тонус обычно снижен ( используют стимулирующие приемы в виде разминания, растирания и поколачивания в более быстром темпе).
Лечебный массаж разделяется на классический, сегментарный, периостальный, точечный, соединительнотканный.
Массаж не должен вызывать усиления боли, начинается с проксимальных отделов конечности и продолжается по направлению к дистальным отделам. Массаж назначают ежедневно или через день, 10-25 процедур на курс. Повторные курсы при необходимости проводят после определенного перерыва, который может составлять от 2 недель до 2 месяцев.
Вибростимуляция.
Это биомеханическая стимуляция с помощью приборов, генерирующих вибрацию в терапевтическом диапазоне колебаний (10-100 Гц).
Методика вибростимуляции заключается в том, что паретичная конечность (рука или нога) располагается на сферической части вибростимулятора и прижимается к ней сначала ладонной, затем тыльной поверхностью кисти. Далее проводится вибростимуляция сухожилий сгибателей кисти и пальцев, а также мышц, расположенных проксимально – бицепса, трицепса и дельтовидной мышцы.
Вибростимуляция для нижней конечности начинается со стопы с последующим проведением процедуры на проксимальных отделах ноги до тазобедренного сустава.
Длительность сеансов от 2 мин до 10 мин, всего больной получает 10-15 процедур. Для повышения эффективности восстановления объема движений в паретичной конечности вибрационное воздействие сочетается с волевым усилием больного на выполнение определенного движения.
Лечение положением.
Начинают на 2-4 день болезни. Целью метода является придание парализованным конечностям правильного положения в течение того времени, пока больной находится в постели. В настоящее время полагают, что развитие гемиплегической контрактуры с формированием позы Вернике-Мана (рука прижата к телу, пальцы сжаты в кулак, нога повернута кнаружи, выпрямлена, стопа висит и повернута внутрь) может быть связано с длительным пребыванием парализованных конечностей в одном и том же положении в раннем периоде болезни. Существуют различные варианты укладок паретичных конечностей.
- Укладка в положении лежа на спине. Парализованную руку кладут на подушку так, чтобы она на всем протяжении находилась на одном уровне в горизонтальной плоскости. Затем руку отводят в сторону под углом 90° (при болях начинают с меньшего угла отведения, постепенно увеличивая его до 90°), выпрямляют и поворачивают наружу. Кисть с разогнутыми и разведенными пальцами фиксируют лангеткой, а предплечье - мешочком с песком или солью массой около 0,5 кг (в качестве лангетки можно использовать какой-нибудь легкий материал - фанеру, легкий металл, обтянутые марлей). В предплечную впадину кладут ватный валик, обтянутый клеенкой, а пальцы, кисть и предплечье прибинтовывают к лангетке.
- Парализованную ногу сгибают в коленном суставе на 15-20° и подкладывают под него валик. Стопу сгибают под прямым углом и удерживают в таком функционально выгодном положении при помощи деревянного ящика ("футляра для ноги"). В одну из его стенок больная нога должна упираться подошвой. Для более надежной фиксации футляр привязывают к спинке кровати. В таком положении больной должен находиться 1,5-2 ч. В течение дня подобную процедуру можно повторить 2-3 раза.
- Укладка больного в положении на здоровом боку. При такой укладке парализованным конечностям придают согнутое положение. Руку сгибают в плечевом и локтевом суставах и помещают на подушку, ногу - в тазобедренном, коленном и голеностопном суставах, помещая на другую подушку. Если мышечный тонус не повысился, укладки в положении на спине и здоровом боку меняют каждые 1,5-2 ч. В случаях раннего и выраженного повышения тонуса лечение положением на спине длится 1,5-2 ч, а на здоровом боку - 30-50 мин.
Дыхательная гимнастика.
Специальные дыхательные упражнения – активное средство профилактики и борьбы с легочными осложнениями, особенно в острый период. Дыхательные упражнения улучшают вентиляцию легких, облегчают наполнение правого предсердия и тем самым способствуют увеличению скорости кровотока и предупреждению флебитов и тромбоэмболии в крупных сосудах. В зависимости от состояния больного используют различные методики дыхательных упражнений. Однако общим для них является активация вдоха, что позволяет целенаправленно вмешиваться в дыхательный цикл.
При угнетении сознания применяют пассивные упражнения, выполняемые методистом лечебной физкультуры и направленные на стимуляцию выдоха, общая длительность занятия 10-12 мин, желательно несколько раз в сутки. По мере восстановления сознания и активности больного переходят к пассивно-активным упражнениям по 12-15 мин несколько раз в день.
Психологическая и социальная реабилитация.
Основные принципы реабилитации при инсультах:
- Раннее начало реабилитационных мероприятий, которые проводятся с первых дней инсульта (если позволяет общее состояние больного), что поможет быстрее восстанавливать нарушенные функции, предотвратить развитие вторичных осложнений.
- Активное участие больного и членов иго семей в реабилитационном процессе.
Восстановление психологической и социальной адаптации
У большинства больных с последствиями инсульта в той или иной мере наблюдается нарушение психологической и социальной адаптации, чему способствуют такие факторы, как выраженный двигательный и речевой дефицит, болевой синдром, потеря социального статуса. Такие больные нуждаются в здоровом психологическом климате, созданию которого во многом должны способствовать разъяснительные беседы, проводимые с родными и близкими психологом.
Речевая реабилитация
Такие нарушения речи, как афазия и дизартрия встречаются у трети больных, перенесших инсульт. Занятия с логопедом-афазиологом или нейропсихологом в сочетании с выполнением домашних заданий могут помочь речевой реабилитации. Основой речевой реабилитации являются занятия по восстановлению собственной речи, понимания речи окружающих. В эти занятия входят также упражнения по восстановлению нарушенных при афазии письма, чтения и счета. Однако не только специальные занятия, но и постоянный речевой контакт с больным способствует восстановлению у него как собственной речи, так и пониманию речи окружающих. Таким образом, больной не должен быть изолирован от общения со своей семьей.
В процессе работе происходит психологическая коррекция нарушения высших психических функций:
-когнитивным нарушениям (снижение памяти, интеллекта, концентрации внимания);
-эмоционально-волевым расстройствам, праксиса (нарушение выполнения сложных двигательных актов при отсутствии парезов, нарушений чувствительности и координации движений);
-счета (акалькулия);
-гнозиса, чаще пространственного (дезориентация в пространстве).
В процессе работы с больными проводиться рациональная психотерапия с целью появления у них озабоченности по отношению к имеющемуся двигательному дефекту и желания его преодолеть.
Преодолению депрессии, сопровождающейся у 40-60% постинсультных больных, наряду с антидепрессантами способствует психологическая коррекция.
Объектом психокоррекционного воздействия являются реактивноличностные наслоения (снижение самооценки, потеря веры в выздоровление), особенно выраженные у больных с тяжелыми дефектами двигательных, сенсорных и других функций
Одной из задач социально-психологической реабилитации после инсульта является задача профилактика повторных инсультов. Для этого прежде всего необходимо иметь сведения об имеющихся у больного факторах риска и организовать профилактическое лечение с их учетом. Повторные инсульты в подавляющем большинстве развиваются по тому же механизму, что и первые, поэтому необходимо определить возможный генез первого инсульта. Для профилактики повторного внутримозгового кровоизлияния необходимо проведение психологических бесед.
Психологическая и социальная реадаптация .
Внезапная потеря социального статуса, нарушение речи и движений приводят к психологической и социальной дезадаптации больных, перенесших инсульт. Здоровый психологический климат в семье, созданию которого помогают врачи–реабилитологи, оказывает больным психологическую поддержку. Семья должна оказывать не только оптимистическое влияние на больного, но и помочь выработать у него реальный подход к возможностям и пределам восстановления. Выполнение домашних дел, участие в различных культурных и общественных мероприятиях и жизни религиозной общины поможет социо-психологической реабилитации больного.
Важным этапом в обучении самообслуживанию является возвращение больного в дом, в семью и приспособление его к жизни в своем доме, где продолжают вырабатываться и закрепляться навыки, необходимые ему для новых условий жизни. Кроме обучения самообслуживанию в условиях реабилитационных учреждений возможно применение и других методов трудотерапии: активирующей (тонизирующей) трудотерапии и функциональной трудотерапии. Активирующая (тонизирующая) трудотерапия имеет в основном психотерапевтическое значение, повышает эмоциональный тонус больного, создает положительный фон настроения, отвлекает внимание больного от болезни.
Функциональная трудотерапия направлена на использование различных видов трудовой и бытовой деятельности с целью разработки движений в тех или иных мышечных группах. Например, работу на ножной швейной машинке можно использовать для разработки движений в стопе.
Медико-социальная реабилитация.
Иногда расстройства, вызванные инсультом, быстро проходят, спустя несколько месяцев человек может приступить к прежней работе. В других случаях восстановление нарушенных функций затягивается.
Вопросы трудоспособности больного решает местная МСЭ. В большинстве случаев наступает инвалидизация больного.
По месту жительства больной должен наблюдаться участковым неврологом, с которым следует обсудить все процедуры и упражнения, которые будут самостоятельно проводиться родственниками. Значительную помощь могут оказать специализированные реабилитационные центры, органы социальной защиты.
Разработана программа поэтапной адаптации человека, пережившего инсульт, к домашним условиям. Следуя ей, можно помочь пациенту постепенно вернуться к нормальной активной жизни.
Одним из важных направлений лечения больных, перенесших инсульт, является профилактика повторного инсульта. Риск повторного инсульта повышен при наличии артериальной гипертонии, аритмии, патологии клапанов сердца, застойной сердечной недостаточности, сахарного диабета.
Профилактика повторного инсульта должна начинаться как можно скорее и продолжаться не менее 4-х лет. Большое значение имеет поддержание здорового образа жизни, что включает отказ от курения или уменьшение количества выкуриваемых сигарет, отказ от употребления наркотиков и злоупотребления алкоголем, адекватную физическую активность и снижение избыточного веса. Целесообразно уменьшить потребление продуктов, содержащих большое количество холестерина (сливочное масло, яйца, жирный творог и др.), и увеличить в рационе количество свежих овощей и фруктов. Женщинам, перенесшим инсульт, не рекомендуется использовать оральные контрацептивы.
Артериальная гипертония – наиболее важный корригируемый фактор риска инсульта.
Больным, перенесшим инсульт и имеющим артериальную гипертонию, можно рекомендовать уменьшение потребления соли с пищей, поскольку это может снизить артериальное давление и вследствие этого уменьшить дозу гипотензивных препаратов, прием которых способен вызвать нежелательные побочные эффекты. Если у больного избыточный вес, то рекомендуется достижение и поддержание идеальной массы тела, что требует снижения общей калорийности пищи и регулярных физических нагрузок (занятия лечебной гимнастикой, пешие прогулки), интенсивность которых индивидуальна.
Для профилактики повторного инсульта больным, перенесшим ишемический инсульт, рекомендуется в течение 1-2 лет или постоянно прием ангиагрегантов: ацетилсалициловой кислоты, дипиридамола, тиклопидина или клопидогрела. Ацетилсалициловая кислота обычно используется в небольших дозах (80-300 мг/сут). Чтобы уменьшить раздражающее действие препарата на желудок, применяют не растворяющуюся в желудке форму ацетилсалициловой кислоты.
Если у больного, перенесшего ишемический инсульт, выявляется гиперлипидемия (повышение уровня общего холестерина более 6,5 ммоль/л, триглицеридов более 2 ммоль/л и фосфолипидов более 3 ммоль/л, снижение уровня липопротеидов высокой плотности меньше 0,9 ммоль/л), рекомендуется диета с низким содержанием холестерина для предупреждения прогрессирования атеросклероза
СПИСОК ЛИТЕРАТУРЫ.
· С.В.Прокопенко, Э.М.Аракчаа, и др., «Алгоритм реабилитации больных, перенесших инсульт»., Учебно-методическое пособие.: Красноярск, 2008 – 40стр.
· Реабилитология: методические указания к внеаудиторной работе для студентов 3-4 курса по специальности 060109 – сестринское дело/сост. Ж.Е.Турчина, Т.Р.Камаева.-Красноярск:типография КрасГМУ, 2009.-134 стр.
· Основы ранней реабилитации больных с острым нарушением мозгового кровообращения: Учебно-методическое пособие по неврологии для студентов медицинских вузов / под. ред. В.И.Скворцовой.- М.:Литтерра, 2006.-104 с.
· Ибатов А.Д., Пушкина С.В. – Основы реабилитологии: Учебное пособие. – М.:ГЭОТАР-Медиа, 2007.-160 с.
· Что такое инсульт и как его победить. Материалы сайта www.insult.ru/ (Google)
· Инсульт. Виды инсульта. Реабилитация после инсульта. Материалы сайта www.insultanet.ru (YANDEX)
·